Удаление кисты почки
Полость, образовавшаяся по разным причинам в том или ином органе, не статична. Удаление кисты почки становится необходимым, если она начинает расти, вызывая болевые ощущения, дизурию и высокое АД. Оптимальным вариантом решения проблемы становится эндоскопическая операция.
[toc]
Показания к оперативному вмешательству
Операция показана не всегда и не всем. Назначают хирургическое вмешательство в следующих случаях:
- Болевой синдром постоянного характера, не купирующийся консервативными методами лечения или острый приступ нестерпимой боли.
- Полость, размеры которой превышают 10 см.
- Киста становится причиной нарушенного оттока мочи.
- Абсцедирование кисты почки, распространение пиогенного процесса.
- Деструкция паренхимы почки, ее нефронов с выраженной гипертензией.
- Разрыв полости и токсическое повреждение ткани почки ее содержимым.
- Гематурия, определяемая визуально.
- Вероятность озлокачествления из-за присутствия в кисте атипичных клеток.
Нефрологи советуют всем, у кого диагностирована киста почки, решать вопрос об оперативном вмешательстве на ранних стадиях развития полости, когда ее размеры начинают превышать 3 см. Небольшие кисты удаляются эндоскопически и практически не вызывают послеоперационных осложнений. Вовремя удаленное полостное новообразование предупреждает развитие колики и снижение функциональной состоятельности почки.
Противопоказания
Как и любой метод лечения, удаление кисты имеет свои ограничительные рамки:
- Тяжелая патология сердца и сосудов.
- Декомпенсированный сахарный диабет обоих типов.
- Отсутствие выраженной симптоматики.
- Острота воспалительного процесса в кисте.
- Сенсибилизация организма.
- ОРВИ, ОРЗ, грипп.
Иными словами, операция выполняется в период ремиссии и при удовлетворительном состоянии пациента.
Подготовка к операции
Любой способ оперативного вмешательства, в том числе и лапароскопическая операция по удалению кисты почки, требует определенной подготовки. Обычно сдают клинический минимум обследования хирургического пациента, который заключается в сдаче ОАК, ОАМ, определении протромбинового индекса (ПТИ), снятии ЭКГ, флюорографии, тестировании на ВИЧ, люэс, гепатиты и осмотр терапевта.
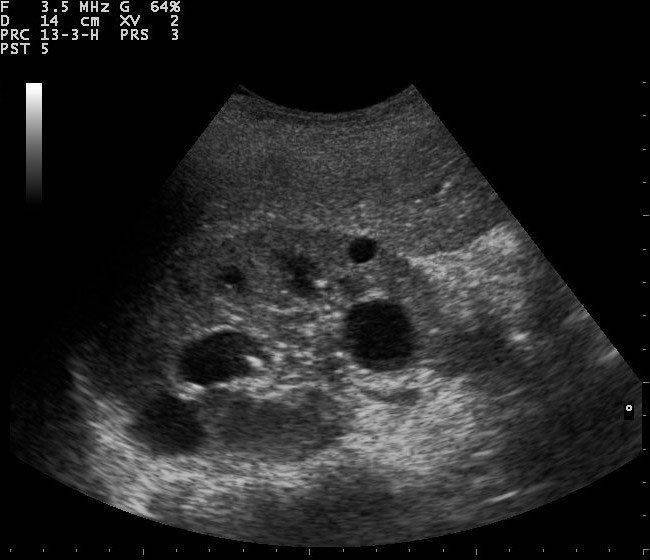
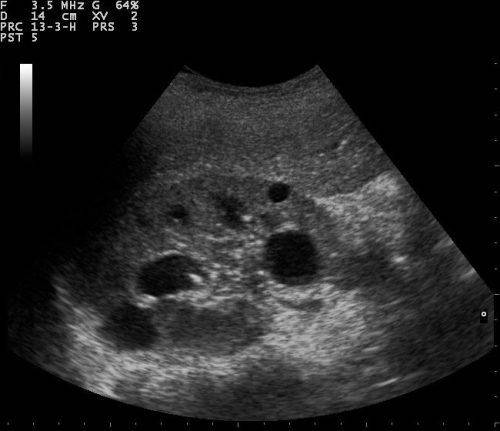
Врачи рекомендуют за неделю до операции стараться избегать простуды, переохлаждения, общения с гриппующими коллегами и друзьями, поскольку любое снижение иммунитета нежелательно. Для женщин важен и день месячного цикла: с 7 по 20 – время отсутствия кровотечения. Срок годности анализов не превышает 14 дней. Необходимое обследование почек назначает лечащий врач: УЗИ, Доплер, КТ, МРТ и другие методы инструментального исследования.
За трое суток до операции из рациона исключают мучное, фрукты и овощи. Перед вмешательством не ужинают, делают очистительную клизму. За 8 часов до операции – голод.
Проводят и санитарные мероприятия: коротко стригут волосы на животе и лобке (брить не рекомендуют для исключения воспаления волосяных фолликулов), тщательно обрабатывают кожу этих областей с мылом и Мирамистином, пирсинг убирают. Пациентам с варикозом рекомендуют во время операции (и в послеоперационном периоде) использовать компрессионный трикотаж.
Виды оперативного вмешательства
Удаление кисты происходит только при полостной операции, когда иссекается часть органа или вся почка, но это случается крайне редко, в запущенных случаях. Современная хирургическая нефрология располагает эндоскопией, которая позволяет решать проблемы с кистами малоинвазивно и без серьезных последствий. Однако в случае лапароскопии (именно так называется операция по ликвидации кисты) или других аналогичных методик речь об удалении не идет. Края кистозной полости сшивают или склеивают, проведя предварительно аспирацию внутриполостной жидкости. Для этого используют два вида доступа к органу:
- Чрескожный (прокол в тканях).
- Ретроградный (через уретру).
Выбор метода – прерогатива врача. Пациент вправе не согласиться и доверить свою судьбу другому профессионалу. Решается вопрос об операции с помощью УЗИ и результатов анализов. Иногда собирается консилиум специалистов, реже требуется консультация независимого эксперта. Серьезность принимаемого решения велика, поскольку перед хирургическим вмешательством врач и пациент подписывают добровольное информированное согласие – юридический документ, регламентирующий все детали предстоящей операции, возможные осложнения и последствия. Это согласие делит ответственность за операцию между врачом и пациентом в равных пропорциях.
Чреcкожная пункционная склеротерапия
Самое нетравматичное вмешательство. Осуществляется пункционный прокол под контролем УЗИ, суть его заключается в удалении содержимого кисты. Этот метод используют при простых кистах, диагноз которых подтвержден, гистологически доказана их доброкачественность.
Порядок операции следующий:
- Врач УЗИ делает снимок.
- Хирург изучает его и выбирает место прокола и положение пациента.
- Медицинская сестра фиксирует пациента валиками. Самое часто положение – на боку, пораженной стороной вверх.
- Анестезия местная: участок прокола обрабатывается антисептиком.
- Мягкие ткани врач рассекает скальпелем, саму почку пунктируют иглой.
- В месте прокола оставляют дренаж, который оставляют до полной эвакуации содержимого кисты (пассивное вытекание).
- Затем в полость вводят этиловый спирт для склерозирования стенок. Через 20 минут и он удаляется.
- Через 2 недели – контрольное УЗИ. В норме возможно минимальное остаточное количество жидкости в полости. Обычно за счет физиологических процессов она всасывается в кровь, рецидивы происходят редко. В этом случае говорят о более радикальном методе операции.
Лапароскопическая кистэктомия
Самый частый способ оперативной эндоскопии с 1992 года. Применим для кист любого типа: множественных, осложненных. Оптимален для пациента: практически нетравматичный и безболезненный, не дает осложнений. Перед хирургическим вмешательством по серии снимков УЗИ находят наилучшее положение для пациента, чаще всего – на спине. Оперируют под общим наркозом. Делают три прокола: у пупка (для нагнетания газа в брюшную полость с целью обеспечения пространства для манипуляций). Два других – для доставки инструментария в местах, наиболее приближенных к полости.
С помощью инструментов хирург выделят полость из прилежащих к ней тканей, аспирирует содержимое. Электроножницами производит коагуляцию сосудов с целью исключения кровотечения и иссекает кисту. В прокол вставляется дренаж, который удаляют на вторые сутки. Накладываются специальные эндошвы на проколы.
Ретроградная интраренальная операция
Эта эндоскопическая операция осуществляется через уретру. Проводится под общим наркозом. Эндоскоп по восходящему пути проходит мочеточник и вводится в кисту почки. Стенки полости не удаляют, а сшивают с окружаюшими тканями (марсупиализация). Со временем киста рубцуется, не оставляя следов, что способствует полному восстановлению функции почек.
Несмотря на кажущуюся безупречность, операция имеет немало противников. Объединение полости с просветом мочевыделительной системы грозит развитием множества осложнений, опасных последствий: миграция нестерильных клеток кисты в мочеточник, открытый доступ микробам из полости, наконец, возможность опухолевого роста при наличии атипии в жидкости кисты, которую не удалось выявить ранее. Именно поэтому такая методика применяется редко, только в случае «неудобного» расположения кисты: нижний сегмент почки.
Открытая операция
Самый травматичный вариант. Используется в крайнем случае (5% от общего числа операций): позднее выявление кисты больших размеров с распадом окружающих тканей, трансформация в рак. Операция проводится под общей анестезией. Хирург вручную рассекает ткани, пальпаторно нащупывая место расположения кисты. Полость пунктирует иглой, проводит аспирацию жидкости. Затем паренхима почки удаляется до открытия стенок полости. Они пришиваются к краям раны рассасывающимися нитями.
Иногда используют анилиновые красители, чтобы не пропустить тонкие стенки кисты. Их иссекают и сшивают. Шов должен быть герметичным, иначе из раны начнет выделяться моча. На практике часто рану прошивают дважды. Послеоперационный период в течение трех первых суток осуществляется в палате интенсивной терапии под наблюдением врача.
Хирургу по ходу полостной операции приходится принимать важные решения, если он сталкивается с нагноением, абсцессом, опухолью. Чаще всего, говорят об удалении всего органа. Такие действия, сопряженные с риском, в хирургии – вынужденная мера, тем более, если проведены они по жизненным, экстренным показаниям, когда на поиск альтернативного решения нет времени.
Восстановительный период
Реабилитация занимает в среднем месяц. Восстановительный процесс зависит от типа операции. Первые двое суток рекомендован постельный режим, затем с разрешения врача возможны прогулки по коридору. Пункция предполагает выписку домой на третьи сутки. Открытая операция в соответствии с состоянием пациента гарантирует выписку через неделю, две. Кроме того, полостная операция требует ношения бандажа и курс антибиотикотерапии с симптоматической коррекцией состояния пациента. Контрольное обследование проводят через полгода (4 месяца) после операции.
Соблюдение диеты
Реабилитация не возможна без соблюдения специальной диеты, которая заключается в ограничении белков (70г в сутки) и соли (5г) химических добавок, уменьшение объема жидкости до литра в день, чтобы дать возможность адаптации здоровому органу. Основу рациона должны составлять фрукты и овощи (профилактика запоров и обеспечение организма микроэлементами). Мясо и рыба – нежирных сортов, готовка на пару, прием пищи – дробный.
Питание в первые послеоперационные дни должно быть на основе круп (супы, каши, выпечка). Почки не должны сталкиваться с белками. Через неделю часть углеводов заменяют телятиной, кроликом, курицей до 100 г в сутки. Добавляют в рацион и яйца (пара в день), кефир, йогурт. Основой меню становится лечебное питание в соответствии с нормами и калорийностью стола №7,6,10 по Певзнеру.