Аутоиммунный гепатит: виды, диагностика, лечение
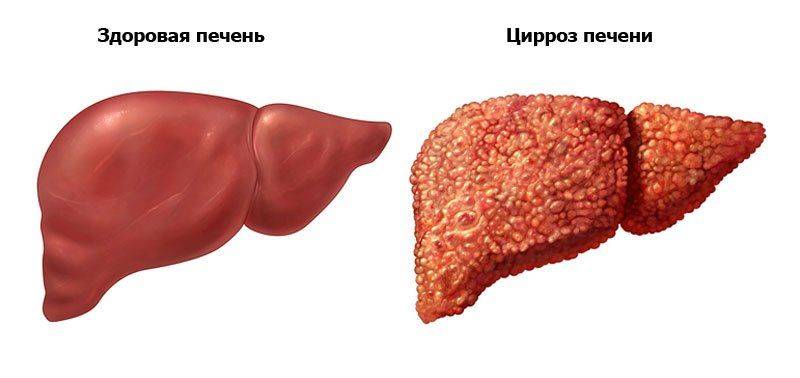
Аутоиммунный гепатит — это соматическая патология невыясненной этиологии, характеризующаяся присутствием в крови специфических гепатоассоциированных антител, вырабатывающихся клетками иммунной системы человека. То есть поражение печени инициируется собственно организмом по неизвестным учёным причинам. Заболевание является хроническим, и гораздо чаще диагностируется у женщин. Прогрессирование патологии приводит к развитию печёночной недостаточности и цирроза.
[toc]
Причины
Этиопатогенез заболевания учёным понятен не до конца. Считается, что ряд случаев возникновения патологии обусловлен наследственными факторами. Кроме того, известно, что организм в какой-то момент утрачивает контроль над своим иммунитетом по неизвестным причинам. В результате в качестве чужеродных антигенов начинают восприниматься собственные клетки печени, которые и начинают уничтожаться. Это аутоиммунная реакция. Некоторые специалисты предполагают, что таким образом формируется ответ на проникновение патогена извне. Этот «чужак» выполняет роль спускового механизма, но окончательно природа такого явления не ясна. По статистике более чем у 30% больных с данным типом гепатита диагностируется ряд других аутоиммунных патологий.
Разновидности
Специалисты, занимающиеся изучением данного заболевания, классифицируют его на три вида. Каждому из них свойственны свои отличительные черты, реакция на иммунодепрессанты. Типы заболевания определяются по параметрам иммуноглобулинов в крови.
Первый тип (анти-SMA, анти-ANA позитивный)
При таком типе болезни иммуносупрессия даёт хороший эффект почти у всех пациентов. Стабильная ремиссия наступает у пятой части пациентов, сохраняясь после прекращения терапии. Наиболее часто диагностируется у пациентов раннего юношеского возраста, а также после 50-55 лет. Патологический процесс, ведущий к циррозу, начинает прогрессировать в отсутствие адекватной терапии через три года.
Второй тип (анти-LKM-l позитивный)
Распространённость данного типа болезни составляет 10-15% от всего количества диагностированных прецедентов. В большинстве случаев такая разновидность аутоиммунного гепатита выявляется у детей до 15 лет. Отмечается более высокая резистентность иммуноглобулинов к назначаемой терапии. При отмене медикаментозного лечения велика вероятность рецидива. Цирроз начинается при этом виде заболевания вдвое чаще, чем у пациентов с первым типом.
Третий тип (анти-SLA позитивный)
По мнению некоторых учёных данную разновидность болезни следует считать вариантом первого типа, так как в крови пациентов обнаруживаются также анти-SMA.
Кроме того, к аутоиммунным гепатитам причисляют пересекающиеся синдромы с признаками ПБЦ (биллиарного цирроза), склерозирующего холангита и хронических гепатитов вирусной природы.
Признаки
Чаще всего аутоиммунный гепатит начинается стремительно и неожиданно. Клиника совпадает с проявлениями острого гепатита. В первой стадии отмечаются такие характерные симптомы:
- общее недомогание;
- плохой аппетит;
- выраженная желтуха;
- изменение цвета урины.
После первых проявлений появляются признаки аутоиммунной патологии. Намного реже встречается медленное прогрессирование патологии. В таких случаях на первом этапе наблюдается астения, небольшое пожелтение кожных покровов, дискомфорт в правом боку, высокая утомляемость. Изредка наблюдается начало аутоиммунного гепатита, протекающее с лихорадочными явлениями и рядом симптомов, нехарактерных для печеночных нарушений.
Клиника аутоиммунного гепатита включает следующие симптомы:
- сильная слабость;
- болевые ощущения в правом подреберье;
- диспепсия;
- зудящие высыпания на коже или кожный зуд;
- увеличение лимфатических узлов;
- желтуха раной степени интенсивности.
Пожелтение кожных покровов отмечается, в основном, в периоды острого течения болезни, и периодически исчезает или теряет интенсивность. При пальпации выявляется увеличение поражённого органа в размерах. У пациенток может наблюдаться аменорея. Характерно появление кожных реакций: сосудистых звёздочек, мелких подкожных кровоизлияний, чрезмерной пигментации. Часто на фоне аутоиммунного гепатита наблюдается развитие артрита, который не приводит к деформации суставов. Также довольно распространено сочетании заболевания с диабетом, язвенным колитом, гломерулонефритом, поражениями щитовидной железы.
Методы диагностики
Наиболее важными критериями в диагностике данного заболевания являются биохимические, гистологические и серологические тесты. Наиболее информативными для постановки диагноза являются биохимические анализы, проводимые в лаборатории. Визуальные методы обследования при данном заболевании практически бесполезны.
Проводится тщательное изучение истории болезни, так необходимо точно установить некоторые факты из жизни больного. Диагностировать патологию аутоиммунной природы можно, если:
- не выявлено прецедентов лабораторного переливания крови;
- нет фактов употребления спиртных напитков в течение последнего времени;
- не проводились курсы препаратов, потенциально токсичных для печени;
- содержание антител в плазме превышает норму в полтора раз и более;
- при лабораторных исследованиях в крови не выявлено наличие маркеров патогенных микроорганизмов;
- повышено количество специфических печеночных антител.
Наиболее информативным способом подтвердить или опровергнуть аутоиммунную природу болезни позволяет гистология тканей. Обязательно проводится внимательная дифференциальная диагностика от прочих видов гепатита, гепатоза, дегенеративных процессов в печени, холангита и биллиарного цирроза.
Лечение аутоиммунного гепатита
Терапия АИГ проводится кортикостероидными препаратами, подавляющими деятельность иммунной системы. Такое лечение обеспечивает снижение интенсивности патологического процесса и аутоиммунных реакций, в результате которых разрушаются функциональные клетки печени.
Чаще всего для терапии используются такие лекарства, как Преднизолон или его аналоги. В процессе лечения постоянно осуществляется контроль над количеством специфических маркеров в плазме крови и интенсивности клинических проявлений. При положительной динамике начинают уменьшать дозировку препарата и отслеживают, как реагирует организм. Больные принимают поддерживающие дозы лекарственных средств до полной стабилизации состояния.
Трансплантация рекомендуется, если в течение четырёх лет консервативная терапия не приносит результата, болезнь часто обостряется и протекает с выраженной симптоматикой. Эффективность пересадки печени сравнима с медикаментозной терапией. Почти у всех пациентов наблюдается стабильная ремиссия в пятилетнем периоде.
Прогноз
Заболевание прогрессирует стремительно, и у человека очень быстро начинается цирроз или печеночная недостаточность. При отсутствии своевременного лечения выживаемость пациентов составляет менее половины в пятилетнем периоде.
Если терапевтические меры приняты вовремя, и лечение эффективно, то у большинства больных удаётся добиться стабилизации состояния. При таких условиях прогноз вполне благоприятный: смертность наблюдается у 20% больных в двадцатилетнем периоде.
Если заболевание не было выявлено своевременно, и начался цирроз, то прогнозировать благоприятный исход можно лишь в 40% случаев. Пятая часть пациентов погибает в течение двух лет с начала развития патологии.
При отсутствии тяжёлых осложнений, например, брюшной водянки или энцефалопатии, патологический процесс прекращается самостоятельно примерно в 16-20% случаев.