Болезнь Келера I
Симптомы и диагностика болезни Келера I
Болезнь Келера I характеризуется появлением на тыльной стороне стопы ближе к ее внутреннему краю припухлости, обусловленной отечностью тканей этой области. Отсутствие покраснения кожи и местного повышения температуры в области отека свидетельствует в пользу невоспалительного характера происходящих изменений. Отмечается болезненность пораженной области при прощупывании и при нагрузке на стопу, утомляемость ребенка при ходьбе. Чтобы избежать боли при ходьбе, дети, имеющие болезнь Келера, ставят ногу с упором на наружный край стопы. Может наблюдаться хромота. Со временем боль усиливается и приобретает постоянный характер, не исчезая даже при полном покое. Болезнь Келера I длится в среднем около года и может привести к стойкой деформации ладьевидной кости.
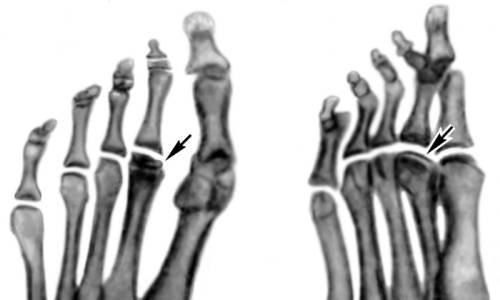
Болезнь Келера I диагностируется рентгенологически. На рентгенограммах стопы в начале заболевания отмечается остеопороз ладьевидной кости, вызванный асептическим разрушением ее губчатого вещества. Затем выявляется уплотнение точек окостенения, сплющивание и уплотнение ладьевидной кости. Еще позже наблюдается дефрагментация ладьевидной кости, т. е. ее распад на отдельные костные фрагменты в результате прогрессирования некротического процесса.
Лечение болезни Келера I
Болезнь Келера I лечится путем исключения нагрузки на пораженную некрозом ладьевидную кость. Это достигается ограничением физической нагрузки и иммобилизацией стопы. На стопу накладывается гипсовая повязка, моделирующая продольный свод стопы. Ее ношение рекомендовано в течение 4-8 недель. В этот период пациент может передвигаться при помощи костылей. Для купирования болевого синдрома применяются анальгетики. После снятия гипса для уменьшения нагрузки на ладьевидную кость во время ходьбы необходимо пользоваться специальными супинаторами. Рекомендуется избегать прыжков, длительной ходьбы и бега. После периода иммобилизации лечение болезни Келера I проводится с применением массажа стопы, рефлексотерапии, магнитотерапии, грязелечения, ножных ванн и лечебной физкультуры. Правильно проведенное лечение приводит к сокращению сроков протекания болезни Келера, предупреждает необратимую деформацию ладьевидной кости и способствует полному восстановлению функции стопы.
болезнь келлера 2
Найдено (77 сообщений)
-
травматолог-ортопед
23 марта 2012 г. / наталья / донецк -
… больно сейчас легче но еще болит сделала рентгенснимки врач поставил диагноз болезнь Келлера-1.Обязательно налаживать шину и гипсовую повязку?Существует ли другой способ лечения этой болезни и насколько она … открыть
-
14 апреля 2012 г. / Кузьмина Ю.О.
-
Болезнь Келлера 1 и голеностопный сустав — совершенно в разных местах… Какое было обследование? Чем подтвержден диагноз?
-
детский ортопед
15 марта 2012 г. / Кристина… / г.Минск -
Здравствуйте! Помогите, пожалуйста, разобраться. Ребёнку 2 годика, в 1 год 4 месяца врачом ЛФК (закончившего курсы ортопеда) было сказано, что ребёнок заваливает во внутрь… открыть
-
17 марта 2012 г. / евгения
-
… ноги на 3 см.стопы на 1,2см.,2-х сторон.продольное плоскостопие 3 степени,болезнь Келлера 1 слева,компенсаторный скалиоз позвоночника. Операция по удлинению лев.ноги назначена в 9-10 лет.На инвалидности 5 …
-
травматолог-ортопед
15 марта 2011 г. / Галина / Новая Каховка -
… увеличивается. Я стала кривить ногу влево, чтоб не наступать.
Я сходила к врачу, и он предполагает, что у меня болезнь Келлера 2. Направил на снимок. Я сделала снимок, пока еще нет ответа.
Как вы думаете что это может быть? И … открыть
-
5 марта 2012 г. / Настюшка…
-
Здравствуйте,мне 13 лет,мне сказали,что у меня болезнь келлера,а гипсовый сапог,как снимает,полностью,или часть??? И ещё,а можно-ли,Сначало 2-4нелели посидеть дома в сапожке,а потом на ФИЗИО процедуры ходить,перед школой????
-
детский ортопед
23 июля 2011 г. / Елена / Южноукраинск, Украина -
… процедура — озокерит (греют), а помимо этого сказал купить кальциум-Д. На направлениях на физиопроцедуры медсестра написала: «болезнь Келлера 2″. Ни снимка рентгеновского, ничего мы не делали, просто сын сейчас … открыть
2222
-
голеностоп и стопа
11 мая 2011 г. / Галина / Бендеры -
Здравствуйте! Моей 12-ти летней дочери на тренировке упали на ногу, нога болела, но она ходила, прошло 2 недели, утром дочь не могла стать на ногу. сделали рентген, сказали,… открыть
-
14 мая 2011 г. / Кузьмина Ю.О.
-
Это так называемая болезнь Келлера 1. Лечение как праило консервативное. Нужно лечиться у детского ортопеда. На нашем сайте есть профильный раздел «Детский ортопед» (в колонке справа). В Москве также могу порекомендовать клинику стопы www.sursil.ru
-
голеностоп и стопа
24 января 2011 г. / галина / братск -
болит стопа при хотьбе(ближе к пальцам) ДО ХРОМОТЫ мОГУ НОСИТЬ ОБУВЬ ТОЛЬКО НА ПЛОСКОЦ ПОДОШВЕ.НО ЧТОБЫ БЫЛА МЯГКАЯ. чТО ПРЕДПРИНЯТЬ? открыть
-
9 февраля 2011 г. / Кузьмина Ю.О.
-
Побывать на приеме у ортопеда, выяснить причину болей. Это может быть плоскостопие, неврома Мортона, болезнь Келлера 2, болезнь Фрайберга и т.д.
-
голеностоп и стопа
22 декабря 2010 г. / Екатерина… / Нижний Новгород -
Здраствуйте. Всю последнюю неделю когда наступаю на ногу болит плюсневая кость безымянного пальца. То сильнее так что не наступишь на ногу, то хожу не замечаю. Травм… открыть
-
24 декабря 2010 г. / Кузьмина Ю.О.
-
Может быть, болезнь Келлера 2. Но это только версия.
-
детский ортопед
22 октября 2010 г. / Ольга / Ленинградская область -
Доброе время суток! Моей дочери (ей 15 лет) полгода назад поставлен диагноз -болезнь Келлера II . За это время два раза было назначено прогревание с кальцием по 10раз ,дано… открыть (еще 1 сообщение)Последние 5:
3333
-
3 ноября 2010 г. / 161sv
-
Здравствуйте , моей дочки в 10 лет тоже поставили диагноз болезнь Келлера самое эффективное лечение это ортопедические стельки, физлечение нам назначали магнит и озокерит, прием кальция, освобождение от …
Что приводит к развитию патологии
Причиной развития асептического некроза в этих костях, как и при других видах остеохондропатии, является нарушение
Причины же нарушения кровоснабжения окончательно еще не изучены.
Известно лишь, что может влиять на этот процесс:
- частые травмы стопы, в результате которых нарушение структура самой костной ткани, а также происходит изменение питания кости кровеносными сосудами;
- использование неудобной и тесной обуви, несоответствующей размеру ноги. Наиболее актуально это высказывание в случае ношения тесной обуви;
- эндокринные заболевания (нарушения функции щитовидной железы, сахарный диабет);
- врожденное плоскостопие и приобретенные дефекты формы стопы;
- предрасположенность наследственная.
Причины возникновения болезни Келера
Как и этиология других остеохондропатий факторы, вызывающие болезнь Келера, пока окончательно не изучены. Большинство исследователей склонны считать основной причиной некротических изменений костной ткани нарушение ее питания за счет расстройства местного кровоснабжения. Нарушения васкуляризации кости в свою очередь могут быть обусловлены врожденными особенностями кровообращения этой области, наличием поперечного или продольного плоскостопия, ношением неудобной или слишком тесной обуви, повторными травмами: ушибами, подвывихами или вывихами стопы, переломами костей стопы и т. п. Роль благоприятствующих факторов в развитии болезни Келера могут играть различные обменные нарушения и эндокринопатии (гипотиреоз, сахарный диабет, ожирение).
Причины патологии
Точные причины, провоцирующие болезнь Келлера, врачи и ученые до сих пор не знают.
Большинство специалистов считают, что нарушение местного кровоснабжения – основной фактор, провоцирующий омертвление костей. А вот причин сбоя поступления крови к костной ткани множество:
- врожденные особенности кровообращения стоп;
- ношение тесной обуви;
- различные травмы стоп;
- приобретенные дефекты, к примеру плоскостопие (поперечное, продольное);
- плохое состояние сосудов вследствие диабета;
- эндокринные и метаболические нарушения (ожирение, гипотиреоз (это недостаток гормонов щитовидной железы)).
Благоприятствующим фактором может быть наследственная предрасположенность или артрит у ребенка.
Болезнь келлера 2
В разделе Болезни, Лекарства на вопрос Врачам! Чем грозит болезнь «Келера»2-ой степени? Какие последствия? Как лечить? заданный автором Надежда Румянцева лучший ответ это Болезнь Келера II впервые описана в 1914 г. американским хирургом Фрейбергом (А. Н. Freiberg) как своеобразное травматическое заболевание головки II плюсневой кости. В 1920 г. Келер подробно изучил рентгенологическую картину этой болезни. Чаще она наблюдается у лиц женского пола в возрасте 12—18 лет. Встречаются семейные формы заболевания. Обычно поражается головка II плюсневой кости, в 10—15% случаев — головка III плюсневой кости и редко головка IV плюсневой кости. В 10% случаев процесс захватывает несколько плюсневых костей.Этиологическим фактором является нарушение питания кости в результате острых или хронических травм, ношения неудобной обуви, статического поперечного и продольного плоскостопия. Начало заболевания постепенное, редко острое. На уровне головки плюсневой кости возникает болезненность при нагрузке, а затем и в покое. Постепенно боль усиливается и появляется хромота. Ходьба босиком, в обуви на мягкой подошве, по неровной почве становится невыносимой. На тыльной поверхности стопы на уровне поражения определяется припухлость, которая может распространяться проксимальнее по ходу плюсневой кости. Головка плюсневой кости увеличена в размерах и деформирована, болезненна при пальпации. Постепенно укорачивается прилежащий к ней палец и деформируется плюснефаланговый сустав. Движения в нем становятся ограниченными. Давление по оси пальца и сжатие переднего отдела стопы в поперечном направлении болезненны. Примерно через 2 года боли исчезают. Они могут появиться вновь в связи с развитием деформирующего артроза плюснефалангового сустава. Повторные травмы вызывают рецидивы болей.Стадийность течения болезни Келера II по клинической картине прослеживается не так четко, как при изучении рентгенологических изменений, которые и являются основой для диагностики.В первой стадии субхондрального асептического некроза отмечают небольшое уплотнение структуры костной ткани одной из головок плюсневых костей. Вторая стадия характеризуется уплощением суставной поверхности головки и увеличением плотности ее костной ткани (рис. 2, а) . Степень деформации головки плюсневой кости может быть различной: от небольшого выпрямления суставной поверхности до значительного уменьшения высоты головки. В этот период отчетливо определяется расширение суставной щели смежного плюсне-фалангового сустава. Третья стадия — стадия рассасывания некротической костной ткани — рентгенологически проявляется в виде фрагментации головки плюсневой кости (рис. 2, б) . Форма, величина и плотность фрагментов различны. Контуры их неровные, зазубренные или подчеркнуто четкие. Суставная щель остается расширенной. Вслед за рассасыванием некротических масс следует репарация костной ткани — четвертая стадия. Фрагменты исчезают, и восстанавливается однородный рисунок структуры деформированной головки. Головка плюсневой кости приобретает блюдцеобразную форму с углублением в центре и выступающими в сторону краями. В результате уплощения головки укорачивается плюсневая кость. Суставная щель суживается и имеет неравномерную ширину. Исходом остеохондропатии головок плюсневых костей является развитие деформирующего артроза — пятая стадия (рис. 2, в) . Вдоль деформированной головки плюсневой кости возникают гребневидные и бахромчатые костные разрастания. В этот период особенно отчетливо определяется деформация смежной поверхности основной фаланги за счет уплощения ее основания и краевых костных разрастаний.Дифференциальный диагноз проводят с последствием перелома головки плюсневой кости, воспалительным процессом в ней (туберкулезом, инфекционным артритом) , болезнью Дейчлендера (см. Маршевая стопа) .Лечение, как правило, консервативное. В первый и второй стадиях заболевания накладывают гипсовый сапожок на 3—4 нед. После прекращения иммобилизации, а в более поздних стадиях с начала лечения применяют ортопедическую стельку с поддержкой поперечного и продольных сводов стопы, ортопедическую обувь. Необходимо избегать функциональных перегрузок. Проводят массаж мышц голени и
Оперативное вмешательство
Как лечить болезнь Келлера, если консервативные способы борьбы с ней оказались недейственными? В этом случае поможет оперативное вмешательство.
Для устранения указанной патологии можно назвать 2 часто применяемых хирургических метода:
- реваскуляризирующая остеоперфорация;
- резекционная артропластика.
Реваскуляризирующая остеоперфорация представляет собой метод хирургических манипуляций, при которых в дефектной костной ткани высверливаются 2 отверстия. Впоследствии в них прорастают новые кровеносные сосуды, обеспечивающие пораженный участок активным кровоснабжением, тем самым устраняются болевые ощущения, улучшается питание костной ткани, происходит ее восстановление.
- сильную болезненность стопы, не устраняющуюся лекарственными препаратами;
- значительные ограничения движения сустава.
Во время резекционной артропластики производится иссечение и удаление деформированного участка сустава, моделирование нового и восстановление его подвижности. При грамотно проведенном оперативном вмешательстве больной полностью восстанавливается и возвращается к привычному образу жизни.
Механизм и причины развития болезни
Впервые остеохондропатия указанного вида была описана немецким врачом-рентгенологом Келлером в 1908 году. С того времени учеными-медиками патология была достаточно хорошо изучена. Болезни свойственен хронический характер течения. В зависимости от места локализации зоны поражения медики различают 2 формы указанной патологии.
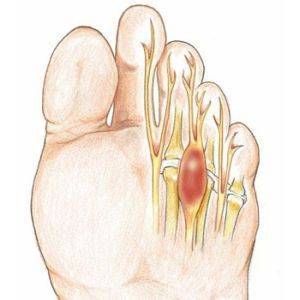
Болезнь Келлера 1 поражает ладьевидную кость, находящуюся в центре стопы. Патология может развиваться одновременно на обеих ногах. Чаще всего заболевание встречается у мальчиков до 7 лет.
Болезнь Келлера 2 охватывает головки второй и третьей костей плюсны, сочлененных с основаниями пальцев стоп. Она наиболее распространена среди девочек 10–15 лет.
Можно назвать частые последствия патологии:
- омертвление костей стопы;
- микропереломы.
Микропереломы при болезни Келлера
Механизм развития указанных форм болезни одинаков. Главной причиной, приводящей к запуску патологического процесса, является недостаточность или отсутствие нормального местного кровоснабжения к определенному участку стопы. Нехватка питательных веществ и кислорода со временем разрушает кости стопы, вызывая некроз немикробного характера.
Причинами болезни Келлера, приводящими к нарушению нормального кровообращения в зоне поражения, надо считать:
- генетическую предрасположенность;
- частые травмы стоп;
- длительное хождение в тесной обуви;
- дефекты стопы;
- эндокринные болезни;
- нарушения метаболизма;
- различные сосудистые нарушения и др.
Важной особенностью заболевания является поэтапное развитие патологического процесса, проходящего 4 стадии:
- асептического омертвления костной ткани;
- компрессионных переломов;
- фрагментации;
- репарации.
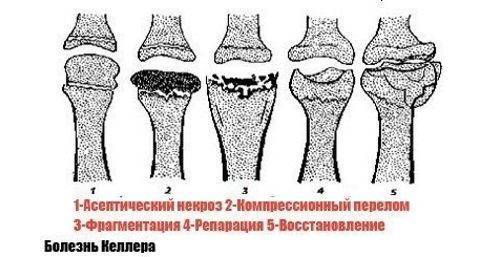
При асептическом некрозе в силу перечисленных причин наблюдается гибель некоторых структурных элементов кости стопы и заметное снижение плотности костной ткани. В результате чего кости стопы прекращают выполнять свои основные функции и не выдерживают требуемых нагрузок.
На 2 стадии из-за недостаточной прочности костей происходят их частые микропереломы. В период фрагментации наблюдается рассасывание погибших и переломанных костных элементов.
При восстановлении хорошего кровоснабжения пораженного участка стопы наступает стадия репарации — постепенного восстановления.
2 Причины
До сих пор современной медицине неизвестны причины возникновения такого серьезного заболевания. Практически все специалисты пришли к единому мнению, что главным фактором, провоцирующим омертвление костной ткани, является именно проблема с кровоснабжением. Этот процесс в свою очередь возникает по различным причинам, к самым распространенным относятся следующие факторы:
- врожденный патологический процесс кровообращения нижних конечностей;
- использование обуви на несколько размеров меньше необходимой;
- различные повреждения стоп;
- приобретенные заболевания, например, плоскостопие, причем как поперечного, так и продольного типа;
- проблемы с функционированием эндокринной системы и метаболических процессов – нехватка гомонов щитовидки, чрезмерная масса тела и т.д.;
- нарушенное состояние сосудистой системы, что может быть следствием такого серьезного заболевания, как диабет.
Причины возникновения патологии
Болезнь Келера 1 и болезнь Келлера 2 имеют общий механизм развития. Выше упоминалось, что асептический некроз наступает в результате нарушений, связанных с кровообращением в участках стоп. Необходимо упомянуть, что при данной болезни никакие микроорганизмы не участвуют.
Среди самых распространенных причин, которые способны привести к болезни Келлера можно перечислить следующие:
- ранее полученные травмы конечностей;
- врожденное, либо приобретенное плоскостопие;
- ношение обуви, которая не подходит вам по размеру, жмет или имеет неустойчивую подошву;
- заболевания, связанные с эндокринной системой;
- наследственный фактор.
Однако существуют и другие причины заболевания, которые врачи еще до конца не определили. Кроме того, данный недуг чаще встречается у детей, чем у взрослых. Опасным периодом считается возраст от 1 до 10 лет. Именно в это время формируется стопа ребенка, чаще всего возникают повреждения и травмы.
Как необходимо лечить
Болезнь Келлера — сложное заболевание, которое требует своевременной диагностики и терапии. Самолечение приводит к опасным последствиям и ухудшению качества жизни ребенка. Для проведения тщательной диагностики и подбора эффективных методов лечения необходимо пойти к специалисту. При обращении врач осмотрит пораженный участок, выставит диагноз и выпишет лечение. Сустав полностью обездвиживают, назначают медикаменты, физиотерапевтические методы, лечебные упражнения и средства народной медицины.
Медикаментозное лечение
При болезни Келлера назначают препараты, представленные в таблице:
| Фармакологическая группа | Названия препаратов |
| Обезболивающие средства | «Нурофен» |
| «Эффералган» | |
| Активаторы обмена кальция | «Эргокальциферол» |
| Лекарства, улучшающие кровообращение | «Трентал» |
| «Пентоксифиллин» | |
| Витаминно-минеральные добавки | «Алфавит» |
| «Юнивит» |
Физиотерапевтические методы
При таком заболевании направляют на следующие процедуры:
 Грязелечение может дополнит схему приема медикаментов.
Грязелечение может дополнит схему приема медикаментов.
- Магнитотерапия для снятия воспалительных процессов.
- Грязелечение. Нанесение лечебных грязей на пораженный участок устраняет болевой синдром и снимает отеки.
- Электрофорез. Применяется вместе с лечебными препаратами для возобновления двигательных функций в суставе, улучшения кровообращения.
Лечебная физкультура и массаж
Каждому ребенку и взрослому с поражением суставов необходимо пройти курсы ЛФК. Все упражнения выполняются под наблюдением специалиста, который индивидуально подбирает программу тренировки для каждого больного. Гимнастика поможет возобновить двигательную функцию в суставе и кровообращение в пораженном участке. При этом каждое движение должно быть дозированным и выполняться систематически. Необходимо посещать курсы массажа, которые помогут снять воспалительный процесс.
Народные методы терапии
При болезни Келлера применяют такие рецепты целителей:
- Компресс на каштане. В емкость объемом 5 литров насыпать плоды и залить водкой. Затем поставить настаиваться на 15 дней. Готовым настоем смочить платок, обернуть им пораженный участок и зафиксировать пленкой. Продержать компресс необходимо 2 часа. Делать процедуру 3 раза в неделю.
- Солевые ванночки. В емкость с теплой водой добавить морскую соль и опустить в нее ноги на 20 минут. Такую процедуру необходимо делать перед сном каждый день.
Хирургическое вмешательство
 Для улучшения состояния костей проблему решают оперативным путем.
Для улучшения состояния костей проблему решают оперативным путем.
При неэффективности консервативных методов терапии и ухудшении состояния больного, доктора прибегают к оперативному вмешательству. В таком случае применяют реваскуляризирующую остеоперфорацию. Этот метод основывается на создании отверстий в кости хирургическим путем. Это поможет улучшить артериальный кровоток, что приводит к хорошему кровоснабжению костных образований.
Резюме
Хотя болезнь Келлера протекает на протяжении многих месяцев и иногда с минимальными проявлениями, но лечение нужно начинать при появлении ее первых признаков. Это поможет избежать серьезных осложнений в виде контрактуры суставов, развития остеоартроза, усугубления плоскостопия, формирования необратимой деформации стопы вследствие перелома ладьевидной кости или ее разрушения. Предотвратить появление болезни Келлера поможет покупка комфортной обуви подходящего размера, своевременное лечение плоскостопия и патологий эндокринной системы, избегание травм.
Остались вопросы? Запишитесь на консультацию к врачу, бесплатно!
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления
4 Клинические проявления
Эта разновидность заболевания отличается отечностью, локализированной на внутренней области тыльной поверхности стопы. Пальпация вызывает болевые ощущения у пациента, а еще этот симптом имеет место быть при нагрузках и даже ходьбе. У ребенка быстро возникает усталость, он становится малоподвижным и отмечает болевые ощущения в нижней конечности. Родители замечают, что при ходьбе малыш опирается на внешнюю область стопы, что видоизменяет его походку.
Болевые ощущения постепенно приобретают хронический характер. С течением времени увеличивается их интенсивность, они не пропадают даже после продолжительного отдыха. Признаки воспалительного процесса, такие как увеличение температуры тела и изменение оттенка кожного покрова, отсутствуют. Болезнь Келлера 1 типа возникает, как правило, только на одной стопе, не поражая вторую конечность. Продолжительность недуга может доходить до 12 месяцев, окончанием недуга может быть полное исчезновение клинических проявлений, а также серьезным видоизменением ладьевидной кости.
В большинстве случаев болезнь Келлера 2 у взрослых двухсторонняя, что значительно осложняет процесс лечения. Начало возникновения недуга зафиксировать без диагностических мероприятий невозможно, поскольку этот этап никак себя не проявляет. О возникновении дегенерации костной ткани при дальнейшем развитии свидетельствует незначительная боль в районе основания 2-го и 3-го пальцев. Болевые ощущения усиливаются при нажатии на них, при отсутствии нагрузок данное проявление исчезает.
Также боль может присутствовать, когда пациент становится на цыпочки, ходит босиком или же носит обувь с тонкой подошвой по бугристой дороге. При визуальном осмотре нижних конечностей можно заметить отечность в районе I и II плюсневых костей. При этой разновидности проявления воспалительного процесса также отсутствуют. С течением времени интенсивность и характер дискомфорта изменяется, боль нарастает и становится хронической, то есть не покидает больного даже когда тот находится в полном покое.
При диагностике специалист отмечает значительное нарушение подвижности фаланг пальцев, что связано с суставами, а также уменьшение габаритов пальцев, что свидетельствует о некрозе костной ткани трубчатого типа. Второй тип отличается от первого не только своими проявлениями, но и длительностью течения, поскольку протекает он примерно 2-3 года. Фиксировались случаи семейного поражения костной ткани ног.
Диагностировать проблему лечащий врач-ортопед может по результату визуального осмотра и проведенной рентгенограммы. Диагностические мероприятия позволяют определить степень разрушения стопы, индивидуальные особенности организма и причину такого процесса, что позволяет в дальнейшем перейти к наиболее целесообразному и эффективному лечению. Главным образом оно заключается в уменьшении нагрузки на стопу, к примеру, накладывают гипсовую повязку, внешне напоминающую сапог, носят её в течение 30 и более дней. Для уменьшения болевых ощущений употребляют обезболивающие средства ненаркотического типа.
Список источников
- simptomi.online
- legsgo.net
- OsteoKeen.ru
- www.03.ru
- yazdorov.win
- nepropal.ru
- 22oa.ru
