Пациент прожил пять дней
Первая мысль, которая появилась у меня, да, наверное, и у многих, кто услышал об этой операции, — теперь врачам не надо будет ждать гибели в автокатастрофе одного человека, чтобы спасти другого, того, у которого безнадежно больное сердце. Механических сердец хватит на всех нуждающихся. После операции пациенту не придется принимать препараты, подавляющие иммунитет, чтобы пересаженное сердце не отторглось, исчезнет проблема биологической несовместимости. Словом, наши дилетантские оценки оказались куда более радужными, чем отзывы специалистов о проведенной в Израиле операции. Те, кого мы попросили прокомментировать этот факт — авторитетнейшие кардиохирурги академик Николай Амосов и директор Института сердечно-сосудистой хирургии АМН Украины Геннадий Кнышов, — сказали, что искусственное сердце создано около 30 лет назад, что во многих станах мира его применяют для временной пересадки человеку, который ждет донорское сердце. И трактовать пересадку искусственного сердца как сенсацию вряд ли можно.
Механическое сердце поддерживало жизнь израильского пациента меньше недели. А затем пришло сообщение, что человек умер. Но не из-за плохой работы сердца, а в связи с тем, что все остальные органы «еще до операции были серьезно поражены». Заявив это, кардиохирург Яков Лави не теряет надежды при очередных операциях добиться положительных результатов. Какую оценку получит этот эксперимент в медицинском мире, пока неизвестно. Но уже сейчас возникают вопросы медицинской этики.
Что же сегодня можно сказать о путях поиска в области кардиохирургии и трансплантологии? Возможно ли в будущем какое-либо более надежное решение, чем человеческое донорское сердце? Продолжить тему мы попросили академика Геннадия Васильевича Кнышова.
Как проходит операция
Предоперационная подготовка сводится к назначению седативных и снотворных препаратов. Операция проводится под общим наркозом в этот же или на следующий день после госпитализации с применением аппарата искусственного кровообращения, выполняющего функции перекачивания крови по организму во время манипуляций.
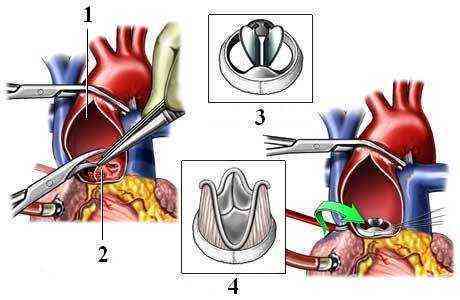
После погружения пациента в глубокий сон выполняется срединная стернотомия – продольное рассечение кожи и грудины. Далее выполняют разрез левого предсердия при протезировании митрального клапана и стенки аорты при протезировании аортального клапана. После этого фиксируют кольцо протеза непрерывными швами и ушивают рассеченную часть сердца.
После установки протеза обязательно накладывают электроды для временной электрокардиостимуляции, и ушивают операционную рану. Для сращения краев грудины накладывают проволочные швы.
В раннем постоперационном периоде пациент находится в отделении интенсивной терапии с проведением искусственной вентиляции легких, прекращение которой возможно лишь при полной стабилизации пациента и восстановлении самостоятельного дыхания.
Время операции составляет от трех до шести часов, а время пребывания в стационаре определяется общим состоянием пациента и составляет от двух до четырех недель.
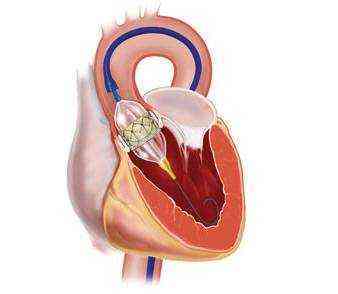
малоинвазивная замена аортального клапана
Последнее применяется только при протезировании аортального клапана и проводится путем внедрения биологического протеза через бедренную вену в правое, а затем и в левое предсердие с дальнейшим расположением в аорте.
Эндоваскулярное протезирование сердечного клапана в первую очередьпредпочтительно для лиц, операция на открытом сердце которым противопоказана.
Искусственное сердце AbioCor получило официальную путёвку в жизнь
Сердце AbioCor весит 907 граммов. Но это – не единственный узел, который в комплекте будет имплантирован пациенту .
Имплантируемое искусственное сердце AbioCor компании Abiomed получило одобрение от американского управления по контролю над пищевыми продуктами и медикаментами .
Это первое в мире полностью вживляемое постоянное искусственное сердце проходило испытания на пациентах-добровольцах в течение нескольких лет. Теперь его имплантация должна принять более массовый характер. Потенциально речь идёт о сотнях, а, быть может, тысячах человек.
Слова полностью вживляемое означают, что наружу здесь не выходят никакие провода и шланги . Аккумуляторы и контроллер сердца также имплантируются в тело , зарядное устройство недалеко от нового сердца в области груди. Энергию для подзарядки батарей оно получает сквозь кожу посредством электромагнитного излучения.
Тут, к слову, нужно добавить, что в последние годы над аналогичной по принципу действия системой беспроводного питания искусственного сердца работали специалисты российского НИИ трансплантологии и искусственных органов. однако, американские коллеги, очевидно, имели больше средств и возможностей, чтобы довести свою модель до серийного производства и вот теперь одобрения FDA.
Сердце AbioCor предназначено для полной замены больного сердца , причём только для тех пациентов, которых без такого вмешательства ждёт неизбежная смерть менее чем через один месяц, и для которых, по тем или иным причинам, просто невозможен иной путь спасения трансплантация донорского органа или иное лечение.
Внутренняя литиевая батарея AbioCor обеспечивает работу насоса в течение часа. Надеваемая на пояс внешняя батарея с электромагнитным передатчиком энергии даёт пациенту два часа автономности. После чего её следует подключить к сети.
Пока учёные и инженеры не смогли создать сердце, с которым пациенты могли бы жить годами. Причём тут проблема не только и не столько в механизме искусственного сердца, сколько в состоянии организма пациентов, у которых столь тяжёлая проблема с сердцем, что требуется его полная замена, никогда не бывает единственной проблемой здоровья.
И всё же испытания AbioCor на 14 пациентах показали, что это механическое сердце продлевает жизнь на месяцы. В двух случаях AbioCor подарили больным дополнительные 10 и 17 месяцев .
Создатели AbioCor отмечают, что, даже зная о высоком риске и необходимости находиться в окрестностях розетки, многие тяжёлые пациенты согласились бы на лишнее время для общения с родными и друзьями. Ведь без имплантации механизма им оставалось бы жить считанные дни.
О других искусственных сердцах читайте здесь и здесь.
Жизнь после

Человек, который прошел по краю опасности и остался жить, понимает, сколько ему останется прожить на этой земле после операции, зависит и от него. Как живут после операции пациенты, на что можно надеяться? Как, сколько времени на жизнь отведет шунтирование?
Однозначного ответа быть не может, в силу разного физического состояния организма, своевременности оперативного вмешательства, индивидуальных особенностей человека, профессионализма хирургов, исполнения рекомендаций в период восстановления.
В принципе, ответ на вопрос: «Сколько живут?» есть. Прожить можно 10, 15 и более лет. Необходимо следить за состоянием шунтов, посещать клинику, консультироваться у кардиолога, вовремя обследоваться, соблюдать диету, вести спокойный образ жизни.
Немаловажными критериями будут черты характера человека – позитивность, жизнерадостность, работоспособность, желание жить.
Санаторное лечение
После оперативного вмешательства восстанавливать здоровье показано в специализированных санаториях под наблюдением подготовленного медицинского персонала. Здесь пациент получит курс процедур, направленных на восстановление здоровья.
Диета

Положительный результат после операции зависит от многих причин, в том числе и соблюдение специальной диеты. Шунтирование сердца – серьезное вмешательство в жизнедеятельность организма, а потому имеет определенные обязательства, которые пациент должен выполнять, это:
- рекомендации врача;
- выдержать режим восстановительного периода в реанимации;
- полный отказ от вредных привычек, как курение и алкоголь;
- отказ от привычного рациона.
Что касается соблюдения диеты, то огорчаться не стоит. Пациент отходит от привычной домашней еды и переходит к полному исключению продуктов, содержащих жиры – это жареные блюда, рыба, сливочное масло, маргарин, топленое и растительное масла.
После хирургической операции рекомендовано включать больше фруктов, свежих овощей. Ежедневно следует принимать стакан свежевыжатого апельсинового сока (фреш). Грецкие орехи и миндаль украсят рацион своим присутствием. Не помешают и любые свежие ягоды, особенно полезны для сердца ежевика, поставляющая в организм антиоксиданты. Эти элементы понижают уровень холестерина, поступающего с пищей.
Нельзя есть жирную молочную продукцию, кроме обезжиренного молока и сыров с низким жировым содержанием. Рекомендуется не более 200 гр кефира в день, но нежирного. После проведенной операции исключаются кока-кола, пепси, сладкая газировка. В употребление надолго войдет фильтрованная вода, минералка. В небольших количествах возможны чай, кофе без сахара или сахарозы.
Берегите свое сердце, больше проявляйте заботы о нем, соблюдайте культуру правильного питания, не злоупотребляйте алкогольными напитками, которые приведут к развитию сердечно-сосудистых заболеваний. Полный отказ от вредных привычек. Курение, алкоголь разрушают стенки сосудов. Вживленные шунты «живут» не более 6-7 лет и нуждаются в особом уходе и заботе.
Риски при установке искусственного сердца
Пересадка искусственного сердца – это сложный процесс, который несет большие риски для пациента. Именно поэтому установка механизма в грудную клетку является крайней мерой и показана тогда, когда больше ничего не может сохранить жизнь человеку.
Несмотря на то, что большинство оперируемых людей идут на поправку после трансплантации, существует большой риск летального исхода во время операции.
Причины осложнений при пересадке искусственного сердца:
- Кровотечение. Трансплантация – очень сложная и длительная операция, риск кровотечения имеется на любом этапе. Даже после хирургического вмешательства не исключен риск кровотечения. Лекарства против тромбоза, принимаемые пациентам, увеличивают возможность кровотечения, потому что благодаря ним кровь становится жиже. Принимать препараты необходимо строго по инструкции, выполняя все предписания врача!
- Тромбы – сгустки крови, образующиеся при контакте с инородным телом, способны заблокировать кровеносные сосуды. Когда кровь контактирует с чем-то инородным, она обычно сворачивается, это становится причиной образования тромбов. Тромбоз – серьезное осложнение. Помимо нарушения состояния, оно способно привести к смерти.
- Занесение инфекции. При установке инородного тела в грудную клетку нельзя исключать возможный риск инфекции. Обычно механическое устройство подключается к внешнему источнику питания через открытое отверстие в брюшной полости. Это увеличивает возможность заражения и быстрого распространения инфекции в организме. Врач может назначить прием противовоспалительных лекарств, чтоб снизить вероятность инфекционного заболевания.
- Неисправности и поломки искусственного сердца. «ТАН» отлично функционирует, его производство и установка в полость человеческого тела производится профессионалами. Однако, как у любого механического прибора, у искусственного сердца тоже бывают сбои в работе. Основной механизм может не справиться с нагрузкой и выйти из строя. Какие-то детали аппарата могут сломаться. Бывает, что насос перестает нормально работать. Такие случаи бывают крайне редко, но исключать риск поломки нельзя.
Искусственное сердце – это настоящий прорыв в медицине, хирургии и кардиологии. Пока что в России и СНГ двухэтапная трансплантация сердечной мышцы проводится не так часто, как это требуется, но непрерывная работа в этом направлении ведется.
Механический аналог сердца не избавляет реципиента от необходимости пересаживать донорский орган. Но раньше пациенты ожидали трансплантации в больнице. Многие из них умирали задолго до того, как был найден подходящий донор. Теперь же больных нет необходимости держать в больничных стенах. Они могут находиться дома и жить своей обычной жизнью, пока ожидают донорский материал. Аккумулятор устройства заряжается от обычной розетки. Зафиксирован случай, когда больной проходил с искусственным сердцем 3 года! Если бы не устройство, он бы не дожил до операции по пересадке ему донорского сердца.
Клиники
| ГВКГ им. Академика Н.Н. Бурденко | Москва, Госпитальная площадь,3 (495) 974 18 88 | Протезирование/пластика: аортального клапана митрального клапана трикуспидального клапана | 65965 руб. |
| НИИ СП им. Н.В. Склифосовского | Москва, Большая Сухаревская площадь, 3 (495) 680 41 54 | Протезирование/пластика: аортального клапана митрального клапана трикуспидального клапана закрытая митральная комиссуротомия | Стоимость: протезирования — 64300 руб. пластики – 76625 руб. комиссуротомия – 27155 руб. |
| ГБК им. С.П. Боткина | Москва, 2-й Боткинский пр., 5 (495) 945 00 45 | Протезирование: аортального клапана митрального клапана трикуспидального клапана | 130000 руб. |
| СПГМУ им. И.П. Павлова | Санкт-Петербург, ул. Л. Толстого,6/8 (812) 429 03 33 | Протезирование: аортального клапана митрального клапана трикуспидального клапана многоклапанное протезирование | 198 тыс. – 220 тыс руб. стоимость многоклапанного протезирования – 330000 руб. |
| ВЦЭиРМ им. А.М. Никифорова МЧС РФ | Санкт-Петербург, ул. Оптиков, 54 (812) 339 39 39 | Протезирование: аортального клапана митрального клапана трикуспидального клапана протезирование аортального клапана и восходящего отдела аорты многоклапанное протезирование | 210000 руб. 252000 руб. 262000 руб. |
| GermanMedik | Германия
GermanMedik Koeln 51109 Koeln 7(499) 703 20 13 49 (221) 259 04 891 |
Замена сердечного клапана Оперативное лечение порока сердца | 21000 евро 12000 евро |
Пациент Владимир, 56 лет.
Поступил с болевым ощущением в области сердца, головокружением и аритмией, а также значительным ухудшением общего самочувствия. При этом у пациента был компенсированный врожденный порок сердца. После проведения диагностики была выявлены недостаточность митрального клапана. Пациент направлен на операцию по замене сердечного клапана.
После операции все анализы в норме, аритмия не проявляется, температура тела в норме.
Через 3 недели после операции было проведено чреспищеводное ЭхоКГ, на котором выявили, что одна створка имплантата плохо функционирует из-за повышенной вязкости крови. Назначен Вафарин Никомед в максимальной дозе 3 таб. в день.
Екатерина 45 лет: У меня диагностировали стеноз митрального клапана и направили на операцию по замене. Уже 2 года живу с механическим клапаном и хорошо себя чувствую. Регулярно обследуюсь, врачи сказали, что я уже пожизненно буду на диагностике под наблюдением. Но показатели хорошие и это главное. Делала операцию в России, так как отзывы хорошие.
Алина 38 лет:
Недавно перенесла операцию по замене митрального клапана. У меня врожденный пролапс. При очередном обследовании врачи напугали, что клапан при обычной ситуации может просто не сработать, и наступит мгновенная смерть. Согласилась на операцию, так как отзывы вполне благоприятны. Сейчас еще принимаю Вафарин, все показатели в пределах нормы.
Моей маме сделали многоклапальное протезирование. Состояние после операции было очень тяжелым, она даже родных не узнавала, долго не могла встать и постоянно спала. Несколько раз собирали консилиум. Около месяца состояние было крайне тяжелым, но потом медленно пошла на поправку. Прошло уже 6 месяцев, маме лучше. Врачи говорят, что просто операция очень сложная, соответственно и реабилитация дольше длится.
Вы все еще думаете что избавиться от ЗАБОЛЕВАНИЙ СЕРДЦА невозможно!?
У Вас часто возникают неприятные ощущения в области сердца (боль, покалывание, сжимание)? Внезапно можете почувствовать слабость и усталость… Постоянно ощущается повышенное давление… Об одышке после малейшего физического напряжения и нечего говорить… И Вы уже давно принимаете кучу лекарств, сидите на диете и следите за весом …
Но судя по тому, что вы читаете эти строки – победа не на Вашей стороне. Именно поэтому мы рекомендуем прочитать историю Ольги Маркович, которая нашла эффективное средство от сердечно-сосудистых заболеваний. Читать далее >>>
Рекомендуем прочитать:
Бондаренко Татьяна
Эксперт проекта DlyaSerdca.ru
В Центре сердечно-сосудистой хирургии имени Бакулева в Москве идет сложнейшая операция, от успеха которой зависят несколько направлений отечественной медицины.
В Центре сердечно-сосудистой хирургии имени Бакулева в Москве идет сложнейшая операция, от успеха которой зависят несколько направлений отечественной медицины.
Впервые в России пациентке пересаживают искусственное сердце полностью. Оно будет поддерживать ее жизнь до тех пор, пока не найдется подходящий донор. У нас в стране подобных операций еще не проводили.
Совсем недавно подобное казалось просто фантастикой, но теперь это изобретение стало реальностью. Оно может дать надежду на выздоровление десяткам тяжело больных.
Из центра хирургии корреспондент НТВ Николай Захаров.
Для 60-летней Татьяны биение искусственного сердца единственная возможность жить, потому что ее собственное почти три года не работает. По непонятной врачам причине сердце женщины увеличилось, стало дряблым и не качает кровь. А из-за недостатка кислорода Татьяна постоянно задыхается, не может есть, спать, не встает с кровати. В интервью она просила не показывать ее лицо.
Татьяна, пациентка: «К сожалению, терапия не помогает, понимаете? Поэтому я согласна. Я согласна, меня не пугает эта маленькая „хрюкалка“, которая будет со мной. Но это же временно, правда? Ведь нужно как-то это с юмором принимать, правильно ведь? Ну, не обязательно же так прям серьезно.
Ну, поживем. Самое главное, что я могу двигаться. Я могу что-то делать дома, я могу выйти с коляской во двор. Лучше же будет, мне будет лучше, я надеюсь на это. Я уверена в этом, уверена. Просто уверена».
К этой операции в Центре имени Бакулева готовились почти год. Академик Лео Бокерия ездил на стажировку в США и сначала имплантировал протезы сердец свиньям.
Лео Бокерия, директор Научного центра сердечно-сосудистой хирургии им. А. Н. Бакулева, академик РАМН: «Принципиально мы начинаем использовать совершенно новый тип вспомогательного кровообращения, то есть фактически это механическое сердце. В отличие от насоса здесь уже убирается все, кроме части предсердия».
Фраза «Вместо сердца пламенный мотор» в данном случае не просто фигуральное выражение. Искусственный аппарат действительно ставят вместо живого органа. Если подобные операции в России проводились и раньше, то тогда пациентам вживляли часть сердца, например, желудочек. Либо присоединяли аппарат к работающему органу, а тот помогал ему биться.
Но чтобы вместо родного биологического сердца поставили механическое устройство такое в России впервые. За сегодняшнюю операцию Татьяна сменит три сердца: собственное, систему искусственного кровообращения, которая поддерживает жизнь, когда орган уже ампутировали, и сам имплантант.
Протез сердца это насос в теле пациентки. Наружу будут выходить только провода. И чтобы все работало, Татьяна вынуждена будет постоянно катать с собой маленький чемоданчик. Там вся электроника и аккумуляторы. Каждый из них может работать без подзарядки максимум 12 часов. Это искусственное сердце привезли из Америки.
Стивен Лендфорд, кардиолог: «Это система обеспечения искусственного сердца. А само сердце представляет из себя аппарат, который наполняет воздухом диафрагму, таким образом сердце начинает качать кровь абсолютно как натуральное. Система разработана много лет назад, но это сейчас самая современная технология».
Искусственное сердце поставят именно Татьяне, потому что из 45 человек, ожидающих операции в Бакулевском центре, у нее самое тяжелое состояние. С этим аппаратом женщина может жить до 6 лет, но врачи рассчитывают, что искусственный пульс у пациентки будет биться гораздо меньше, а донора для пересадки живого сердца подберут месяца через 34.
С одной стороны, протез дает шанс на жизнь, а с другой ставит ее по необходимости, потому что найти донорское сердце очень трудно.
Константин Шаталов, профессор, хирург: «В США, на которые мы постоянно уповаем и постоянно ссылаемся, ежегодно выполняется три тысячи операций трансплантации сердца. В нашей стране за 25 лет, то есть с того момента, когда была выполнена первая операция трансплантации, выполнено не многим более 270 операций».
Операция должна закончиться ближе к вечеру. Если все пройдет успешно, через неделю Татьяна сможет сама ходить. А примерно через месяц ее могут выписать.
- Мне понравился этот материал17
Спасибо за голос!
Новости СМИ2
Подготовка к операции
После установки диагноза порока сердца или инфекционного эндокардита решение о необходимости протезирования пораженного клапана должно быть принято как можно скорее. После этого пациент проходит необходимый минимум клинических исследований и направляется лечащим врачом в кардиохирургический центр. Как правило, операция может быть проведена уже через несколько месяцев после постановки диагноза. Если пациент предъявляет заявление в региональный департамент здравоохранения на предоставление квоты (бюджетных ассигнований из средств федерального бюджета для оказания высокотехнологической помощи населению), то ответ на предоставление квоты можно получить уже через 20 дней.
Для госпитализации в кардиохирургическое отделение необходимы следующие документы и обследования:
Паспорт, страховой полис, СНИЛС, Направление лечащего кардиолога или терапевта, Выписка из предыдущего места госпитализации (отделение кардиологии, терапии) с проведенными методами обследования, Если пациент не был госпитализирован, необходимо амбулаторно выполнить общеклинические анализы крови и мочи, биохимическое исследование крови, определение группы и свертывающей способности крови, УЗИ сердца, ЭКГ, суточное мониторирование ЭКГ и АД, рентген грудной клетки, пробы с физической нагрузкой (тредмил-тест, велоэргометрия), Возможно, понадобятся консультации ЛОР-врача, гинеколога, уролога и стоматолога для исключения очагов хронической инфекции.
Протезы клапанов сердца какие бывают

С 70-хх годов прошлого столетия конфигурация протезов клапанов претерпела некоторые изменения. Одним из самых устаревших считаются клапаны на основе шариковых протезов.
Позднее начали применяться клапаны на основе шарнирных дисковых протезов.
Кроме этого, у пациентов с повышенным риском тромбообразования используются модели, полученные из сердца свиньи – биологические протезы, или ксенотрансплантанты.
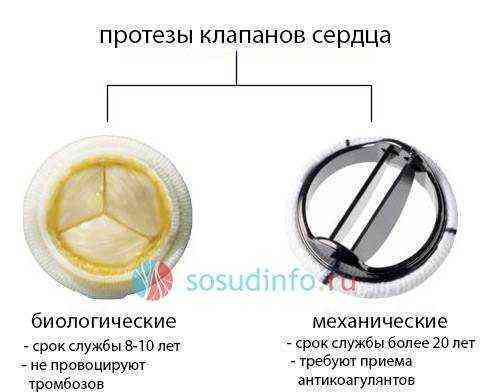
Недостатком механических протезов является высокая скорость образования тромбов на створках клапанов, что связано с высоким риском тромбоэмболии легочной артерии, ишемического инсульта, тромбоза бедренных артерий с возможной ампутацией конечности и т. д. В связи с этим, у лиц пожилого возраста (старше 65 лет) предпочтительнее проводить операцию по протезированию клапанов биологическим протезом. Также возможна операция с протезированием аортального клапана собственным клапаном легочной артерии с одномоментным протезированием последнего биологическим протезом.
Недостатком биологических протезов является высокий риск повторного развития бактериального воспаления на установленном свином клапане.
Срок службы клапанов при отсутствии осложнений составляет от 10 до 15 лет, при износе клапана возможно проведение повторной операции по его замене.
Что такое искусственное сердце
Механизм получил англоязычное название «ТАН». Если аббревиатуру расшифровать и перевести с английского языка, «ТАН» означает «полностью искусственное сердце» («Total Artificial Heart»). Это устройство, которым при трансплантации заменяют желудочки.
Механизмы, способные поддерживать организм человека в жизнеспособном состоянии, делятся на две большие группы:
- Оксигенераторы – аппараты, которые насыщают кровь пациента кислородом.
- Кардиопротезы – имплантанты, которые устанавливаются в организм для его жизнеобеспечения.
Обе группы устройств применяются при затяжных операциях на открытом миокарде и во время ожидания донорского сердца для дальнейшей трансплантации.
Изобрел аппарат, способный гнать кровь по венам человека, доктор Демихов в СССР. В 30-х годах прошлого века врач в качестве эксперимента произвел собаке операцию по замене сердца, установив вместо органа насос. Устройство было связано с двигателем извне. Спустя почти 30 лет в Америке ученые Акутсу и Кольф придумали пластиковое сердце, включающее в себя четыре клапана. Модель аппарата была максимально приближена к настоящему человеческому органу.
Первая успешная замена пораженного органа на искусственный механизм состоялась в 1969 году доктором Кули в США. У его пациента был серьезный диагноз – аневризма левого желудочка. Доктор удалил часть пораженного миокарда. В результате операции самостоятельно поддерживать кровоток организм больного был не способен.
Пересадка сердца представлялась как единственный шанс на сохранение жизни больного. Доктор Кули установил механическое устройство, которое дало возможность отключить пациента от аппарата внешнего кровообращения. Больной жил с искусственным сердцем в груди, в то время как его собственный орган был поврежден. Трансплантант прослужил 64 часа! За этого время доктора смогли найти орган донора. Пациента положили на повторную операцию: искусственный орган заменили на здоровое сердце другого человека. Трансплантация прошла успешно.

Доктор Дентон Кули
По иронии судьбы, крепкое и здоровое сердце донора не спасло пациенту жизнь. Несмотря на успешно проведенную двухэтапную трансплантацию сердечной мышцы, пациент прожил всего два дня. Он умер от пневмонии.
Интересно, что в прошлом веке все дальнейшие попытки создать механическую модель сердечной мышцы не увенчались успехом. Только в 2010 году впервые установили больному механизм. Произошло это в московской клинике. Искусственный орган помог пациенту выжить в ожидании донора.
Механизм устанавливается на предсердия, замещает нижние отделы – желудочки. Рядом с предсердиями функционируют механические клапаны – по аналогии с естественными сердечными клапанами. Они регулируют кровоток, направляют кровь, которая поступает в пораженный орган.
Механическое устройство, устанавливаемое в грудную клетку, обладает довольно крупным размером и внушительным объемом. Оно поместится не в каждую грудную клетку. Нет устройств, которые можно было бы устанавливать детям. Сейчас ведутся разработки искусственного сердца меньшего объема.
Список источников
- fakty.ua
- MedOperacii.ru
- gorizont-x.moy.su
- www.ntv.ru
- medic-sovet.ru
- mfina.ru
