Особенности течения хронической почечной недостаточности
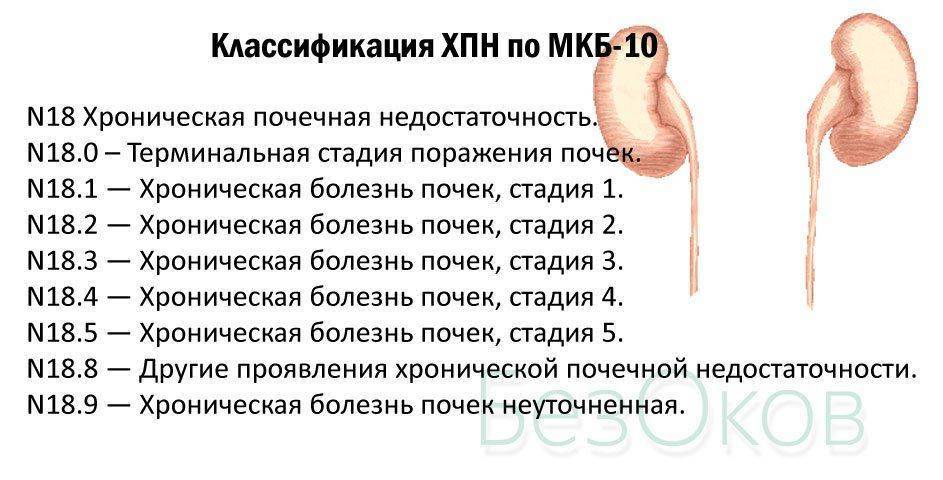
Хроническая почечная недостаточность, код по МКБ 10: N18 – это постепенная утрата почками своей функции, развивается болезнь не менее трех месяцев. О серьезности этой патологии свидетельствует факт ее многоуровневой классификации в соответствии с международными медицинскими стандартами:
Суть работы почек заключается в постоянной фильтрации избытка жидкости, токсинов и шлаков из кровеносного русла и удалении ненужных и опасных веществ с формируемой мочой. ХПН лишает орган такой возможности, яды накапливаются в организме и отравляют его. На начальных стадиях болезнь течет скрыто, бессимптомно, поэтому диагностируется уже тогда, когда произошли необратимые изменения в нефронах и функция почек нарушена существенно. ХПН прогрессирует до терминальной стадии, которая без диализа или трансплантации почки становится смертельной.
[toc]
В чем суть ХПН?
Необратимость процессов в почке, связанная с атрофией нефронов, их замещением соединительной тканью, приводит к нарушению работы всех внутренних органов, возникновению осложнений, не совместимых с жизнью: сердечная недостаточность, энцефалопатия, отек легких, внутренние кровотечения. ХПН неуклонно прогрессирует: от неясно выраженного недомогания до уремической комы с низким, иногда нулевым, диурезом. Суть заболевания – потеря основной функции органа по разным причинам и попытка остановить этот процесс с помощью всех доступных медицине методов.
Сегодня ХПН – одно из самых распространенных на планете заболеваний, которым на протяжении десятилетий занимаются лучшие ученые мира. Несмотря на это, на каждый миллион взрослого населения приходится до 600 случаев ХПН с ежегодным увеличением на 10-15%. Дети болеют реже: на 1 миллион – до 10 случаев.
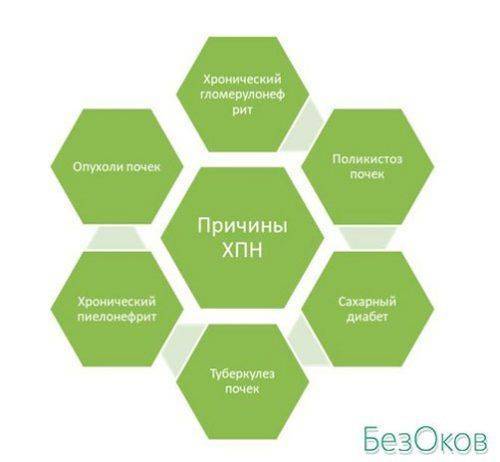
Этиология и патогенез
Львиная доля ХПН развивается на фоне поражения клубочков и канальцев при гломерулонефрите. Кроме того, причины хронической почечной недостаточности кроются в:
- Обменных нарушениях.
- Врожденных патологиях почек.
- Нефропатиях с обструктивными изменениями.
- Системных коллагенозах.
- Сосудистых патологиях.
Стоит отметить, что дети до 5 лет практически не болеют ХПН. В этом возрасте развитие заболевания возможно только на фоне тяжелой врожденной патологии. Но в школьном возрасте ХПН берет реванш: дают о себе знать почечные аномалии (пороки внутриутробного развития), гломерулонефрит, поражение почечных сосудов, инфекции почек.
Механизм развития ХПН (патогенез) не зависит от этиологии и связан с уменьшением нормально функционирующих нефронов. Снижение СКФ компенсаторно вызывает повышение нагрузки на оставшиеся здоровые нефроны. Они гипертрофируются и гиперфильтрируют до предела их возможности. В связи с изменением структуры нефронов меняется и вся паренхима почки: соединительная ткань вытесняет клубочки. Почки обладают способностью функционировать даже при 90% утрате нефронов, что и обуславливает бессимптомность течения ХПН на начальных стадиях и позднюю диагностику заболевания.
Такая высокая адаптация заложена природой, но вместе с тем уже при снижении СКФ до 50 мл/мин почки теряют способность к концентрации мочи, что проявляется уменьшением удельного веса урины. При регулярном обследовании такие изменения могут стать основой своевременной диагностики и лечения патологии.
Еще одним показателем развития ХПН является электролитный баланс. В этом случае показательны колебания натрия: снижение реабсорбции этого элемента до 80% при повышении выделения натрия с мочой говорит о поражении канальцев; поражение клубочков приводит к задержке натрия в почках вместе с лишней жидкостью в организме и повышению артериального давления.
В норме 95% калия выводится почками. При ХПН эту функцию берет на себя кишечник, поэтому гиперкалиемия диагностируется уже при СКФ ниже 15 мл/мин. Но уже на ранних стадиях ХПН возникает ацидоз от избытка хлора, фосфора, магния при компенсаторном снижении выводимого кальция. Все это возможно диагностировать вовремя только при ответственном отношении к своему здоровью. По мере снижения СКФ, что говорит о гибели нефронов, нарушается катаболизм белков. В результате накапливаются продукты обмена: мочевина, креатинин, мочевая кислота, что и вызывает симптоматику заболевания.
Классификация
В современной урологии и нефрологии принято делить ХПН на стадии. Наиболее распространена следующая классификация:
- Латентная (скрытая, бессимптомная) — определяется только по результатам глубокого клинико-лабораторного обследования пациента. СКФ – 60 мл/мин, протеинурия периодами.
- Компенсированная — характеризуется чувством быстрой утомляемости, сухостью во рту, полидипсией и полиурией, снижением СКФ до 30мл/мин, высоким креатинином и мочевиной, изостенурией.
- Интермиттирующая — в основе своих проявлений имеет нарастание симптоматики, появляются осложнения. СКФ не превышает 29-15 мл/мин, определяется стойкий ацидоз, высокий креатинин, азотемия.
- В терминальной стадии различают 4 периода: первый – функция водовыделения сохранена при СКФ =14мл/мин, диурез более 1 л в сутки. На этом этапе возможна коррекция состояния консервативными методами. Второй «а» – диурез снижается до полулитров, высокий уровень калия и натрия в крови, отеки, ацидоз. Второй «б» – преобладает сердечная недостаточность на фоне застоя в печени и легких. Третий – уремическое отравление продуктами распада, все показатели электролитов на пределе – калий и магний растут, хлор и натрий – резко падают; клиническая симптоматика нарастает, естественная развязка – летальный исход, процесс необратим.
Какие органы и системы поражаются при ХПН?
Раньше других начинает страдать водно-электролитный баланс, что связано с нарушением основной функции почек – способности выводить лишнюю жидкость с токсинами. В основе такой разбалансировки лежит выравнивание уровней суммарной концентрации всех частиц (осмолярность) как в плазме крови, так и в моче. При изостенурии вывод урины с токсинами не превышает 2 л в день. Развитие ХПН диктует принудительную полиурию, что является одним из наиболее ранних симптомов болезни.
При этом лишняя жидкость, поступающая в организм из-за постоянной сухости во рту пациента, может провоцировать и дегидратацию (чем больше пациент пьет, тем больше выводится урины) и гипергидратацию (отеки). Это становится причиной расстройств сердечно-сосудистой системы, особенно опасных для пожилых пациентов (перикардит, миокардит, гипертензия), легких (пульмонит).
Сбой в работе сердца и сосудов сопровождается изменениями в крови. ХПН угнетает кроветворение, что проявляется в развитии анемии и геморрагического диатеза. Суть проблемы – снижение синтеза почками эритропоэтинов, изменение свойств эритроцитов с их распадом и уменьшением синтеза гемоглобина. Параллельно нарастает интоксикация в свертывающей системе крови: увеличивается время кровотечения с уменьшением количества протромбина, что проявляется геморрагической сыпью и легкими внутренними кровотечениями.
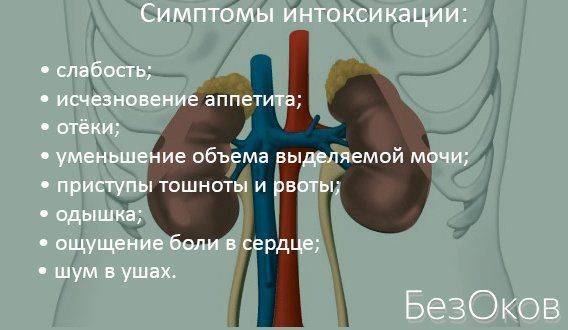
Кроме того, нарушения баланса электролитов в части фосфорно-кальциевого обмена ведет к возникновению вторичного гиперпаратиреоза с развитием энцефало-, кардио- и нейропатий, импотенции и эрозивного поражения системы пищеварения. Диспепсия наблюдается у всех пациентов с ХПН, так же как и потеря аппетита, сухость во рту. На этом фоне возникают симптомы интоксикации, проявляющиеся тошнотой, рвотой, неприятными привкусами. Развивается стоматит, язвенные поражения слизистых, кровотечения. Редко возможен псевдоперитонит без сдвига лейкоцитарной формулы и температуры.
Со стороны ЦНС первыми признаками неблагополучия становится нарушение сна, быстрая утомляемость, снижение памяти. На более поздних сроках ХПН присоединяется заторможенность, чередующаяся с приступами возбуждения, эпилептическими припадками, развитием ОНМК и комы. Суть – потеря клетками мозга жидкости и развитие митохондриальной (энергетической) недостаточности. Периферическая нервная система сигнализирует о болезни полинейропатиями.
Опорно-двигательный аппарат также не остается в стороне. Основным симптомом здесь выступает остеопороз и остеодистрофия. Суть – все те же нарушения электролитного баланса кальция и фосфора. Проявляются клинически такие нарушения в болях костей и мышц.
Иммунная патология при ХПН обусловлена первичным заболеванием, вызвавшим почечную недостаточность. Чаще всего – это гломерулонефрит. Его прогрессирование приводит к лимфоцитопении и развитию гнойных или септических осложнений. Отсутствие лейкоцитарной активности обуславливает снижение фагоцитоза, хемотаксиса, страдает замедленная гиперчувствительность по типу антиген – антитело. Патологические микробы беспрепятственно проникают в кровь и вызывают сепсис, что является одной из самых частых причин смерти пациентов.
Стадии развития
Клиника ХПН ассоциирована со стадиями течения болезни. Принято различать:
- I стадия – начальная: с момента воздействия причины заболевания до первых клинических проявлений. Не имеет конкретных временных рамок. Жалобы на тошноту и боли в животе. Объективно: не естественная, пергаментная бледность кожи.
- II стадия – олиго- или анурическая. Основной симптом – снижение объема выделяемой мочи или ее полное отсутствие. Фоном идут жалобы на сонливость, апатию, диспепсию, боли в сердце. Объективно определяется высокое давление, отеки, функциональная недостаточность печени, высокая концентрация в крови продуктов метаболизма.
- III стадия – восстановительная. Это этап с повышенным образованием урины, восстановлением работы почек, нормализации функции сердца, сосудов, легких, ЦНС, ПНС, системы пищеварения и опорно-двигательного аппарата. Новых симптомов не появляется.
- IV стадия – выздоровление. Не имеет сроков. Иногда наступает через год упорной терапии. Характеризуется нормальными показателями работы почек.
Диагностические манипуляции
При постановке диагноза лабораторные анализы и инструментальные методы обследования имеют огромное значение, поскольку помогают выявить причину болезни на ранних сроках, не допуская хронизации процесса. Алгоритм обследования складывается из следующих шагов:
- Осмотр и опрос пациента: сбор жалоб и объективных клинических признаков. Тщательно собранный анамнез помогает провести диагностику дебюта патологии по срокам и причинам (появление отеков, запаха изо рта, изменение окраски кожи, нарушение чувствительности).
- Анализ крови (ОАК и биохимия) определяет уровень токсинов и метаболитов в сыворотке. Показательны: высокая СОЭ, анемия, лейкоцитоз, нарушения в системе свертываемости крови. Высокий уровень мочевины и креатинина говорит о функциональной несостоятельности почек, так же как и повышение уровня калия, фосфора на фоне снижения белка и кальция. Это – признак начала декомпенсации почек и формирования ХПН.
- Анализы мочи (ОАМ и биохимический) помогают выявить специфические для почек нарушения, возникающие при развитии ХПН. Обнаруживают: белок, красные и белые кровяные тельца, глюкозу – чем выше их концентрация, тем серьезнее стадия развития болезни.
- Бактериологическое исследование мочи обязательно в случае заболеваний почек, поскольку помогает установить возбудителя, вызвавшего патологию почек, которая привела к ХПН и гарантирует эффективность терапии на основе определения чувствительности микроба к антибиотикам.
- Визуализация почек осуществляется ультразвуком (УЗИ, УЗДГ).
- Реже проводят КТ, МСКТ, МРТ, исследование сосудов с контрастом, обзорную рентгенографию грудной клетки.
- Строго по показаниям (недостаточно данных для постановки диагноза) осуществляют биопсию почки с последующей гистологией для исключения злокачественного образования.
Лечение
ХПН предполагает консервативную терапию с использованием медикаментозных средств, диализа, диеты. Лечение хронической почечной недостаточности в самом крайнем случае ориентируется на возможность трансплантации. Также требуется регулярная диспансеризация.
Терапия ХПН имеет две стороны: патогенетическую, направленную на ликвидацию первопричины заболевания, и симптоматическую, связанную с применением комплексного лечения сопутствующих патологий (сердце, сосуды, ЦНС, система пищеварения, суставы и т.д.).
В первом случае используется весь арсенал антибактериальной терапии, во втором – инновационные и хорошо зарекомендовавшие себя лекарственные препараты, способные улучшить работу внутренних органов, не нагружая почки:
- Гиперволемию лечат большими дозами Фуросемида. При неэффективности добавляют тиазиды: Клопамид, Индапамид.
- Коррекцию артериального давления проводят ингибиторами АПФ (Эналаприл, Квинаприл) и блокаторами рецепторов ангиотензина (Лозартан, Кандесартан). Такая схема профилактирует коронароспазм. При высоком креатинине (более 300 мкрмоль/л) строго контролируется АД и функция почек из-за возможного внезапного отказа клубочков в фильтрации. Доза подбирается индивидуально.
- Препаратами второй очереди остаются блокаторы кальциевых каналов (Кардил, Дилзем).
- Для профилактики гиперпаратиреоза используют соли кальция.
- Анемию купируют рекомбинантными эритропоэтинами и препаратами железа (Феррум-Лек).
- Диспепсию, сопровождающую ХПН, на любой стадии лечат препаратами Хофитола (производные артишока).
- С импотенцией справляется тестостерон (Андриол или Силфаденил).
- Дислипидемия корректируется статинами (Аторвастатин).
- Цистеинемия купируется фолиевой кислотой.
- Облегчают вывод метаболитов и токсинов пероральные адсорбенты на основе активированного угля (Фильтрум, окисленный крахмал, кокосовый уголь), но они не в состоянии заменить диализ.
Следует подчеркнуть, что к диализу готовятся заранее, особенно в части сосудистого доступа (уже при СКФ =25мл/мин) и вакцинации от гепатита В.
Важнейшей составляющей лечения ХПН является сбалансированный рацион питания, целью которого является ограничение пищевого азота и фосфора с оптимальным введением жидкости и соли. Для этого в ежедневном меню уже на ранней стадии применяется специальная обработка пищи: говядина, рыба, рис, картофель отвариваются дважды в большом количестве воды для снижения фосфора в их составе. Исключаются из рациона: яйца (желток), мясо птицы, сыр твердых сортов и хлеб обычной выпечки.
Осложнения и прогноз
С течением времени ХПН ведет к разрушению каждого органа, однако основными осложнениями считаются:
- Отеки.
- Гиперкалемия, грозящая аритмиями и остановкой сердца.
- Деградация личности.
- Иммунодефицит.
- Анемия.
- Остеопороз с частыми переломами.
- Импотенция.
- Осложненная беременность с риском для мамы и плода.
Прогноз при ХПН сложен и зависит от стадии, при которой начато лечение. В любом случае для его улучшения необходимо:
- Полностью исключить алкоголь из употребления.
- Не заниматься самолечением и принимать только назначенные врачом препараты.
- Не допускать ожирения и колебаний веса.
- Отказаться от сигарет.
- Проходить диспансеризацию.