Профилактика синдрома
Данный синдром возникает неожиданно, вследствие целого комплекса причин. Предугадать и предупредить его довольно сложно.
Однако профилактика синдрома грушевидного участка все же необходима, особенно об этом стоит помнить людям, имеющим заболевания позвоночника, так как они имеют предрасположенность к появлению данной проблемы. Итак, вот основные профилактические меры:
- Не допускать перенапряжения при занятии физическим трудом;
- Не допускать воздействия низких температур на организм в течение длительного времени;
- Вовремя проходить диагностику и лечение заболеваний, способных вызвать данный синдром.
Методы диагностики и лечения
Тестирование проблемы проводит опытный ортопед. Врач применяет различные варианты мануального воздействия на болезненный участок. О присутствии синдрома сигнализирует ответная реакция. Распространенные тесты:
- Надавливание в области большого вертела вызывает болезненные ощущения.
- Неприятные ощущения различной интенсивности при прощупывании крестцово-подвздошного отдела.
- Симптом Бонне-Бобровниковой – нога пассивно сгибается в тазобедренном суставе в приведенном положении. Неприятные ощущения в ягодицах сигнализируют о синдроме.
- Постукивание по ягодице вызывает боль, растекающуюся по задней поверхности бедра (симптом Виленкина).
- Симптом Гроссмана – молоточком или пальцами ударяют по поясничным или крестцовым остистым отросткам, вызывая сокращение ягодичных мышц.
Быстрый и качественный метод установления диагноза — трансректальное прощупывание. Напряженный мускул определяется через стенку прямой кишки как упругий и болезненный. Распространенная практика подтверждения синдрома — введение новокаина в грушевидную мышцу. Купирование боли говорит о наличии спазма и воспаления.
Физикальное обследование пациентов дополняют инструментальной диагностикой:
- рентген крестцово-поясничного отдела позвоночника;
- электромиография (ЭМГ);
- МРТ И КТ.
 Избавление от синдрома происходит консервативными методами. Пациенту назначаются лекарственные препараты:
Избавление от синдрома происходит консервативными методами. Пациенту назначаются лекарственные препараты:
- нестероидные средства с противовоспалительным действием: «Диклофенак», «Кеторал»;
- миорелаксанты;
- препараты для улучшения циркуляции крови.
При сильной боли, затрудняющей передвижение, проводится блокада мускулатуры глюкокортикостероидами. Оптимальный результат достигается при введении двухфазных средств. Один из компонентов действует сразу, а второй обладает пролонгированным эффектом. Попадание лекарства непосредственно в очаг воспаления ускоряет воздействие активных веществ. Уменьшается отек, стимулируются процессы регенерации, стихает боль.
Компонентом терапии является массаж. Его выполнение доверяют специалисту или проводят самостоятельно. Процедура разогревает и расслабляет спазмированные волокна. Во время ее проведения рекомендуется использование массажного ролика или теннисного мяча. Курс состоит из 12-15 процедур.
Состояние пациента улучшает физиотерапия. Назначается электрофорез, прогревание УВЧ, парафиновые аппликации, вакуумная терапия.
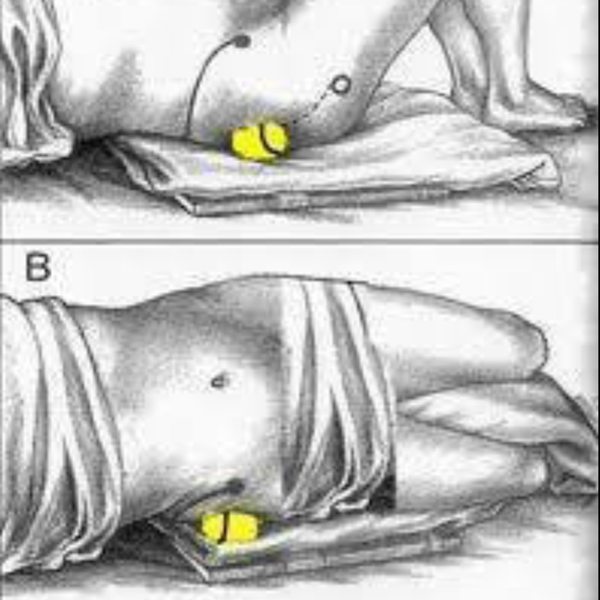 Массаж грушевидной мышцы теннисным мячом
Массаж грушевидной мышцы теннисным мячом
Снять болезненные спазмы поможет специалист по иглоукалыванию. Для пациентов разработан комплекс упражнений, помогающих расслабить грушевидную мышцу, повышают тонус ее антагонистов. Количество занятий ЛФК определяет врач. В качестве сопутствующей терапии допустимо использование компрессов, мазей, растирок по рецептам народной медицины.
Профилактические меры:
- женщинам рекомендуется ношение удобной обуви;
- нельзя находиться в одной позе, чаще меняйте положение тела, напрягайте и расслабляйте различные участки;
- избегайте переохлаждения;
- своевременно лечите воспалительные процессы органов таза.
https://youtube.com/watch?v=4Dzn5OtG1Hc
Нетрадиционные способы лечения
Человек чувствует себя очень дискомфортно, когда напряжена грушевидная мышца. Как можно снять спазм народными методами, рассмотрим более подробно.
Для компрессов и растирания подойдет средство, приготовленное из валерианы, тройного одеколона, жгучего перца и боярышника. Все компоненты тщательно перемешиваются, а в полученную смесь добавляется 10 раскрошенных таблеток «Аспирина». Лекарство должно настояться в течение недели в темном месте.
В блендер кладется корень хрена и черная редька, все хорошо измельчается. В полученную кашицу добавляется по столовой ложке соли и уксусной кислоты. Компоненты перемешиваются и убираются в темное место на 7 дней. Применять готовое средство необходимо только для компрессов. Но держать их на пораженном месте дольше 15 минут не рекомендуется.
Признаки и симптомы
Нарушение иннервации различных отделов грушевидной мышцы возникает по причине сдавливания седалищного нерва либо из-за недостатка питания при компрессии сосудов. Болевой синдром ощущается как локально (в области бедра, ягодицах), так и распространяется по всей длине нижних конечностей.
Основные признаки мышечного спазма, поражения седалищного нерва:
- болезненность в тазу, паховой области, ягодицах. Дискомфорт усиливается при движении;
- онемение, покалывание в ногах;
- постукивание в области грушевидной мышцы провоцирует боль;
- ягодичная мышца расслаблена, при пальпации врач нащупывает напряжённую грушевидную мышцу;
- при сдавлении волокон большеберцового нерва дискомфорт ощущается даже в двуглавой мышце голени.
При сдавлении сосудов и артерий отмечены характерные признаки:
- пальцы на ногах немеют;
- периодически возникает хромота. Для восстановления нормального движения требуется отдых;
- кожные покровы бледнеют.
Лечение синдрома грушевидной мышцы
В большинстве случаев коррекции требует первичное состояние, вызвавшее формирование мышечно-тонического синдрома. При устранении первичного источника болевой импульсации рефлекторный мышечно-тонический синдром может регрессировать. В тех случаях, когда мышечно-тонические нарушения становятся основным или самостоятельным источником боли, применяют как местные, так и общие воздействия. Проводятся растяжение, массаж заинтересованной мышцы, воздействие согревающими физиопроцедурами, приемы мануальной терапии, направленные на мобилизация пораженного позвоночного двигательного сегмента. Целесообразна коррекция двигательного стереотипа, избегание провоцирующих нагрузок и поз. При отсутствии саногенетической роли мышечно-тонического синдрома возможно назначение НПВП и миорелаксантов, обладающих анальгетическими свойствами, например, тизанидина.
Поскольку болезненное натяжение грушевидной мышцы чаще всего связано с ирритацией первого крестцового корешка, целесообразно поочередно проводить новокаиновую блокаду этого корешка и новокаинизацию грушевидной мышцы. Пытаясь расслабить грушевидную мышцу, необходимо предварительно пользоваться блокадами, расслабляющим массажем ягодичной мускулатуры при одновременной интенсивной обработке аддукторов.
Блокада грушевидной мышцы. Точку инфильтрации грушевидной мышцы находят следующим образом. Помечают большой вертел бедра, верхнюю заднюю ость подвздошной кости и седалищный бугор, Соединяют эти точки и от верхней задней ости на основание этого треугольника проводят биссектрису. Искомая точка расположена на границе нижней и средней части этой биссектрисы. Сюда вводят иглу вертикально на глубину 6 — 8 см и инфильтрируют мышцу 0,5% раствором новокаина в количестве не менее 10 мл.
Гимнастические упражнения, которые рекомендуются для расслабления грушевидной мышцы и активации ее антагонистов, могут проводиться в следующем порядке. В положении на спине с полусогнутыми ногами, опирающимися подошвами о кушетку, больной производит плавные движения соединения и разведения колен. Затем, соединив полусогнутые ноги, больной энергично толкает одним коленом другое в течение 3-5 с. Следующее упражнение — «люлька», выполняется по возможности без помощи рук при активном сгибании бедер. Затем в положении сидя широко расставляют подошвы, соединяют колени и, опираясь о кушетку ладонью вытянутой руки, начинают вставать с кушетки. К моменту, когда ладонь отрывается от кушетки, подают другую руку инструктору, помогающему завершить выпрямление тела. К этому моменту соединенные колени свободно разъединяют. Когда состояние улучшается, на этапе регрессирования и в период ремиссии, рекомендуется часто (но не подолгу) сидеть в положении «нога на ногу».
Клиническая картина синдрома грушевидной мышцы
К локальным симптомам относятся:— тянущая, ноющая, «мозжащая» боль в ягодице, в тазобедренном (ТБС) и крестцово-подвздошном суставах, усиливающаяся в положении стоя, при ходьбе, при приведении бедра и в полуприседе на корточках;в положении лежа, в положении сидя с разведенными ногами боль немного стихает;если хорошо расслабить большую ягодичную мышцу, под ней можно прощупать плотную, болезненную при натяжении грушевидную мышцу (симптом Бонне–Бобровниковой);- в точке грушевидной мышцы на задней поверхности ноги появляется боль при перкуссии (симптом Виленкина);проявляется болезненность седалищной ости при интенсивной скользящей пальпации от седалищного бугра медиально вверх;- нередко тоническое напряжение грушевидной мышцы может сочетаться с подобным состоянием прочих мышц тазового дна – внутренней запирательной, копчиковой, леватора ануса и других, в таких случаях говорится о синдроме тазового дна.- Синдром грушевидной мышцы почти всегда сопровождают легкие сфинктерные нарушения: перед началом мочеиспускания возникает небольшая пауза.
Симптомами компрессии седалищного нерва и сосудов в подгрушевидном пространстве являются:• боли при компрессии седалищного нерва имеют тупой, «мозжащий» характер с присутствующей вегетативной окраской (ощущения одеревенения, зябкости, жжения);• происходит иррадиация боли по всей ноге или же преимущественно по зоне иннервации малоберцового и большеберцового нервов;• провоцирующими факторами сдавления являются стрессовые ситуации, перемена погоды, переохлаждение, тепло;• иногда происходит снижение ахиллова рефлекса, поверхностной чувствительности;• если вовлечены преимущественно волокна, формирующие большеберцовый нерв, боль начинает локализоваться в задней группе мышц голени: при ходьбе, при пробе Ласега; также болезненность отмечается в икроножной и камбаловидной мышцах.
Симптомами компрессии сосудов седалищного нерва и нижней ягодичной артерии являются:• резкий спазм сосудов ноги, который приводит к перемежающейся хромоте: пациенту при ходьбе приходится останавливаться, садиться, ложиться;• кожа на ноге бледнеет;• после отдыха больной способен продолжить ходьбу, но вскоре тот же приступ повторяется.Мануальные тесты при диагностике синдрома грушевидной мышцы• Болезненность, возникающая при пальпации верхневнутренней области большого вертела бедренной кости (на месте прикрепления грушевидной мышцы).• Болезненность, возникающая при пальпации нижнего отдела крестцово-подвздошного сочленения (на проекции места прикрепления грушевидной мышцы).• Воспроизведение боли при пассивном приведении бедра и его одновременной ротации внутрь (симптом Бонне–Бобровниковой).• Тест на исследование крестцово-остистой связки, который позволяет одновременно диагностировать состояние подвздошно-крестцовой и крестцово-остистой связок.• При поколачивании с больной стороны ягодицы возникает боль и распространяется по задней поверхности бедра.• При ударе по нижнепоясничным или верхнекрестцовым остистым отросткам молоточком (сложенными пальцами) происходит сокращение ягодичных мышц (симптом Гроссмана).
План мануального и кинезотерапевтического лечения и алгоритм манипуляций1. Дифференцированный массаж пояснично-крестцовой области, таза, нижней конечности, живота.2. Постизометрическая релаксация (ПИР) мышц поясницы, таза и нижней конечности, особенно ишоикруральной группы.3. Лечебная гимнастика: упражнения по Уильямсу, коррекция постурального мышечного дисбаланса, формирование оптимального двигательного стереотипа.Рекомендуемые точки акупрессуры (ТА): V25 да-чан-шу – между L4 и L5 на 1,5 цуня; V26 гуань-юань-шу – между L5 и S1 на 1,5 цуня; V31-34 ба-ляо – крестцовые отверстия; VB29 цзюй-ляо – посередине между большим вертелом и передней верхней остью.
Анатомо-топографические и биомеханические особенности грушевидной мышцы
Грушевидная мышца (m. piriformis) по форме – это плоский равнобедренный треугольник. Она начинается у переднего края верхних отделов крестца, проходит через седалищное отверстие и прикрепляется к внутренней поверхности большого вертела бедренной кости. Между грушевидной мышцей и крестцово-остистой связкой проходит седалищный нерв (см. рисунок).Грушевидная мышца не занимает все седалищное отверстие, она образует верхнюю и нижнюю щель. Верхняя щель занята верхней ягодичной артерией и нервом. В нижней щели расположены нижняя ягодичная артерия и седалищный нерв. В 90% случаев сосудисто-нервный пучок проходит под грушевидной мышцей. В 10% случаев он при переходе в ягодичную область прободает грушевидную мышцу. Иннервируется грушевидная мышца ветвями крестцового сплетения из спинномозговых корешков S1 и S2. Кровоснабжение поступает из верхней и нижней ягодичных артерий.
Функционально грушевидная мышца предназначена для отведения бедра и ротации его кнаружи. Она одновременно разгибает и отводит бедро, а также вращает его при резкой флексорно-абдукционной позе.
Эта мышца необходима для «приякоривания» головки бедра по аналогии с функцией надостной мышцы по отношению к головке плечевой кости. Она удерживает бедро от быстрой внутренней ротации в первой стадии бега и ходьбы.
Также с ее помощью создается косое усилие крестцу и за счет нижней части мышцы обеспечивается «стригущее» усилие для крестцово-подвздошного сочленения – тянет вперед свою сторону основания крестца, а его вершину назад.
Эта мышца способствует качанию (антинутации) крестца. Если нутирующие мышцы тянут крестец вперед, грушевидная мышца тянет назад его нижние отделы в сторону задних отделов безымянных костей.
Спазм и гипертонус грушевидной мышцы приводит к легкому растяжению ее антагонистов – аддукторов бедра. Однако они одновременно вращают бедро кнаружи и являются в этом отношении синергистом грушевидной мышцы. Частично средняя ягодичная мышца вращает бедро внутрь, также она отводит бедро, не являясь полным антагонистом грушевидной мышцы.Таким образом, в отношении функции отведения бедра все ягодичные мышцы являются агонистами грушевидной мышцы, а все аддукторы – антагонистами. Более сложными комплексами мышц осуществляются вращательные движения.
Причины возникновения
Все причины этого заболевания разделяют на следующие основные группы – первичные и вторичные, или вертеброгенные и невертеброгенные.
Первичные подразумевают собой раздражителей самой грушевидной мышцы:
- травма в области ягодиц или поясницы;
- перенапряжение или растяжение, интенсивные физические нагрузки;
- воспаление мышцы – миозит;
- неправильное проведение инъекций (игла шприца во время внутримышечного укола в ягодицу может задеть корешок нерва);
- проблемы с позвоночником (сужение межпозвонкового пространства, опухоли, радикулит);
- переохлаждение, из-за которого мышца перенапрягается.
Вторичные причины не связаны с грушевидной мышцей напрямую, однако все равно приводят к ее заболеванию. К ним относятся воспаление органов малого таза, аномалии и заболевания соединительных тканей суставов крестцово-подвздошной области.
Расположение и строение грушевидной мышцы
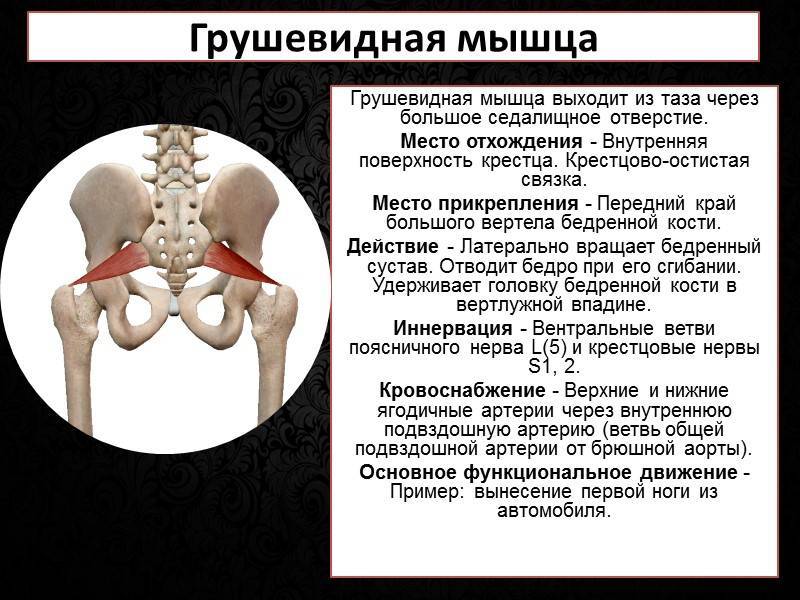 Латинское название органа Musculus Piriformis. Место расположения основной части грушевидной мышцы — передняя (тазовая) часть крестца. Дополнительные пучки идут от подвздошной кости и крестцово-остистой связки. Конвергируя (сходясь вместе), части мышцы покидают малый таз. Местом выхода является большое седалищное отверстие. Мышечные волокна оканчиваются округлым сухожилием, которое соединяется с вершиной большого вертела.
Латинское название органа Musculus Piriformis. Место расположения основной части грушевидной мышцы — передняя (тазовая) часть крестца. Дополнительные пучки идут от подвздошной кости и крестцово-остистой связки. Конвергируя (сходясь вместе), части мышцы покидают малый таз. Местом выхода является большое седалищное отверстие. Мышечные волокна оканчиваются округлым сухожилием, которое соединяется с вершиной большого вертела.
Анатомическая форма близка к треугольнику с равными сторонами — широкая часть у основания, вершина в месте крепления. Парные грушевидные мышцы у женщин и мужчин находятся во внутренней части тазовой мускулатуры, их прикрывают большие ягодичные мышцы. Просторное седалищное отверстие пучки не перекрывают полностью. Оставшиеся пустоты заполняют нервные ветви и кровеносные сосуды. Среди них особое значение имеет седалищный нерв, являющийся наиболее длинным и массивным сплетением в теле человека. В норме он проходит под грушевидной мышцей, но в 10% случаев сквозь нее.
Соединение мускулатуры с центральной нервной системой происходит с помощью ветвей крестцового сплетения. Снабжение кровью осуществляют ягодичные артерии.
Функции
Грушевидная мышца входит в группу наружных ротаторов. Это мощная мускулатура, поворачивающая нижнюю конечность вокруг продольной оси. К функциям грушевидной мышцы относятся:
- разгибание бедра или наклон таза вперед;
- удержание суставной головки в нормальном положении;
- стабилизация крестцово-подвздошного сустава;
- предотвращение чрезмерного поворота бедра внутрь в процессе бега.
Грушевидная мышца как снять спазм
Бубновский, известный своими лечебными методиками, разработал эффективные упражнения, помогающие устранять сокращения в мышцах. Основана такая гимнастика на чередовании периодов расслабления и напряжения мышечной ткани, а также ее растягивании.
Очень многих людей интересует, если воспалена грушевидная мышца, как снять спазм. Упражнения от профессора Бубновского помогают избавиться от этого синдрома. Вот несколько из них:
- Опуститься на четвереньки и расслабить спину, задержаться в такой позе на 5 секунд. Выполнить упражнение не менее 5 раз.
- В этом же положении следует согнуть руки в локте, после чего на выдохе ягодицами нужно опуститься на ступни, растягивая мышцы поясницы. Потом надо вдохнуть, а на выдохе принять исходную позу. Повторяются движения 6 раз.
- Расположиться на спине, руки убрать за голову, колени согнуть. Затем глубоко вдохнуть, а на выдохе подбородок прижать к груди. После этого лопатки необходимо оторвать от пола, а локтями дотянуться до коленей. При выполнении упражнения брюшные мышцы должны быть напряжены. Повторять его нужно около 5 раз.
Осваивать этот лечебный комплекс надо постепенно, ежедневно добавляя новое упражнение.
Физкультура при синдроме грушевидной мышцы
Чтобы вернуть функции мышцам и освободить сдавленный нерв, выполняют специальный комплекс упражнений. Их следует делать спокойно и не спеша, мускулы при этом должны расслабляться и растягиваться. Заниматься физкультурой рекомендуется 3 раза в день. Боли во время ее выполнения возникать не должно.
Первое упражнение проводится в положении лежа на спине. Нижние конечности необходимо согнуть и опереться ими о кровать. Затем следует медленно разводить и соединять колени.
Другое упражнение выполняется в сидячем положении. Сначала ступни необходимо широко расставить, после чего надо соединить колени. Одной рукой обопритесь о кровать, потом начинайте вставать с нее. Другую руку должен держать помощник, чтобы помочь выпрямиться. Соединенные колени необходимо плавно развести.
Список источников
- healthage.ru
- www.24farm.ru
- zdorovybudte.ru
- sport-51.ru
- NogoStop.ru
- narodnie-med.ru
